整形外科
専門外来 一覧
肩 関節 専門外来
どのような患者さんが受診されますか?
肩関節の痛みを経験された方は多いと思います。多少のものなら、五十肩の一言で片づけられる傾向があるように思えますが、時にはその痛みが長引いてしまう場合があります。もちろん、単なる使い過ぎによるものが多いのも事実ですが、関節内の腱が切れていた、軟骨がすり減っていた等、根本的な原因が隠れていることがあります。
また、単純なオーバーワークでも度が過ぎてくると、関節の中に炎症を持ってしまうこともあります。この場合、徐々に症状が悪くなり、状況によっては夜中に痛みにより目が覚めてしまったり、日中も安静にしていてもズキズキした痛みに悩まされたりすることがあります。また、そのまま放っておくと肩関節が硬くなり、挙がりにくくなってしまうこともあります。
肩関節専門外来では、適切な診察や検査により、痛みの原因が「単なる使い過ぎによるもの」なのか「根本的な損傷によるもの」なのかを区別し、それに応じた治療法を提案いたします。
当院で行っている治療は?
① 鏡視下腱板修復術 (Arthroscopic Rotator Cuff Repair:ARCR)
肩関節内に腱板という板状の腱があります。この腱は損傷しやすく、特に高齢者では、はっきりとしたケガの心当たりがなくても断裂していることがあります。これを腱板断裂といいます。この場合、腕を上げ下ろしするときや、後ろに回すときの痛み、引っ掛かりが出現します。放っておくと炎症をもってしまい、痛みが安静時にも出現してくることがあります。もちろん断裂していても、必ず手術が必要というわけではないのですが、相応以上に痛みがあり、生活やスポーツなどに支障をきたす場合は手術を検討します。手術は通常、小さな創を数か所あけて、関節鏡(関節用の内視鏡)を用いて行います。関節付近を大きく切開して行う直視下手術に比べると、正常な組織である三角筋への損傷がほとんどないため、術後のリハビリテーションが有利なだけでなく、診断も修復も正確かつ強固に行うことができます。
- 図1
処置前の腱板 中央の穴の部分が断裂部で、その周囲が腱板です。下に見えているのが上腕骨です。正常の腱板は、このような穴など開いておらず、色も全体に白いのですが、この写真では「穴」の奥に見える部分が赤く、炎症をもっています。肩を動かす際に周りの骨にぶつかり、スムースに動いていないのがわかります。
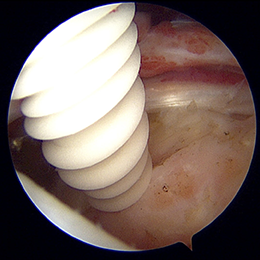
- 図2
吸収性のネジを上腕骨に刺入します
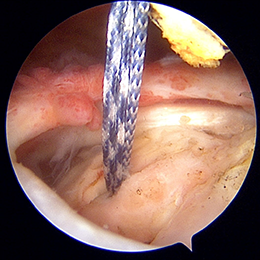
- 図3
このネジを埋め込むと、骨から糸が出ているようになります。
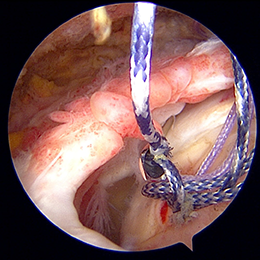
- 図4
特殊な針を用いて、糸を腱板に通します。
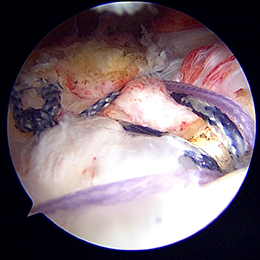
- 図5
腱板に通した糸を骨に埋め込んだり、直接結んだりして、処置前に見えていた穴を塞ぎます。この手術により、関節はスムースに動くようになります。
② 人工肩関節置換術 (Total Shoulder Arthroplasty:TSA)
高齢者では、関節の軟骨がすり減って痛みが生じる「変形性肩関節症」により痛みを生じることがあります。ただし、肩は膝や股関節のように体重をかける関節ではありませんから、その頻度は圧倒的に少ないのですが、この状態で痛みをこらえながら肩を動かし続けていると、関節内に炎症を生じるために、痛みがどんどん強くなってしまいます。症状が軽い場合はヒアルロン酸やステロイド剤の注射で炎症を抑えますが、注射を続けても軟骨はすでに摩耗しているわけですから、症状が強い場合は人工肩関節置換術が必要になることがあります。
人工肩関節置換術は、大きく分けて2種類あります。
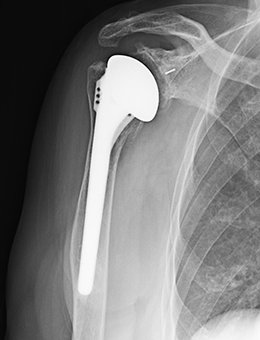
- 図6
解剖学的人工肩関節 上腕骨側は金属に置き換え、肩甲骨側は少し削って表面をプラスチックに置き換えます。(レントゲンにはプラスチックは写りません。)主に腱板が保たれている患者さんに用います。
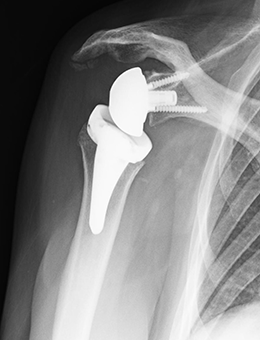
- 図7
リバース型人工肩関節 上腕骨側、肩甲骨側ともに金属に置き換えますが、よく見ると円の凹凸が逆に(肩甲骨側が凸、上腕骨側が凹)なっているのがわかります。軟骨が減って骨が変形しているだけでなく、さらに腱板も断裂している患者さんに用います。
※腱板が断裂しているだけで、関節や骨が変形しているわけでない患者さんは、人工肩関節ではなく①の鏡視下腱板修復術を行います。
③ 鏡視下バンカート修復術
反復性肩関節脱臼、つまりいわゆる脱臼グセの患者さんに対する手術です。肩は一度脱臼すると、若年者ほど再脱臼しやすいのですが、これはほとんどが初回脱臼の時に上腕骨が前方に脱臼しないように抑える役割を持つ「下関節上腕靱帯」が肩甲骨から外れてしまうことが原因です。この状態になってしまうと、自然に修復することはなく、手術が必要となります。ただ、全員が再脱臼するわけではないので、さすがに初回の脱臼のみで手術が必要になることは少ないのですが、2回以上脱臼してしまった方は、やはり手術を検討したほうがいいと思います。
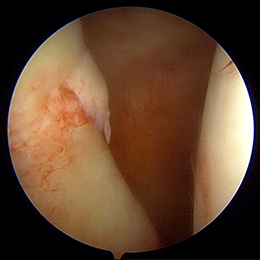
- 図8(処置前) 後ろから見た画像です。画面奥が前方です。つまり、脱臼するときは画面奥に脱臼します。
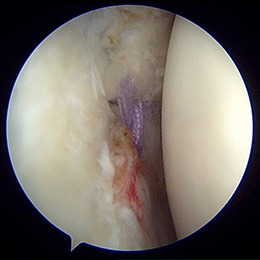
- 図9(処置後) 処置前と比べて前方(画面奥)の壁が形成されているのがわかります。
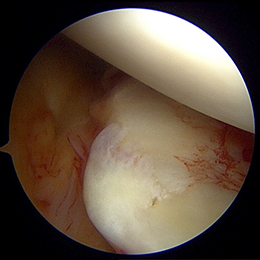
- 図10(処置前)
今度は斜め前方から見た画像です。画面左が前方なので、脱臼するとき画面左に脱臼します。
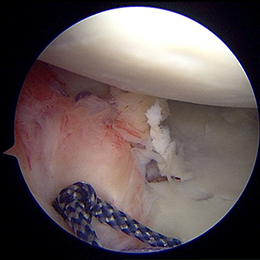
- 図11(処置後)
処置前と比べて前方(画面左)の壁が形成されているのがわかります。
通常この手術では関節鏡(内視鏡)を使って行います。ただし、病態(壊れている部分や程度)や、社会的状況(例えば、スポーツ選手は競技特性や年齢など)によって、術式を変更します。
④ 保存療法(注射など)
肩関節内に損傷部分がない場合、単なる肩関節への負担のかかりすぎだけでも、時として炎症をもってしまうことがあります。炎症を生じてしまっても、仕事や生活は続けなければいけないわけですから、肩を休めるわけにはいきません。放っておくとどんどん炎症が強くなり、痛みに悩まされることになります。この場合、炎症に応じてヒアルロン酸やステロイド剤の関節内注射を検討することになります。ただし、注射を続けるにあたって、持病、特に糖尿病の有無はとても重要なので、適宜、血液検査などで適応を検討していきます。 また、肩関節周囲(肩甲骨回りや、背骨近辺など)が硬くなってきたら、生活や仕事をするうえで、肩に過剰な負荷がかかることになるので、肩関節内に炎症を持ちやすい状態になってしまいます。この場合は、ストレッチ等をすることにより肩の負担を軽減することが可能となります。当院で直接、外来リハビリテーションをすることはできませんが、必要に応じて、近隣のクリニックを紹介したり、体操の概念をお伝えしたり、という対応を行っています。
担当医師

-
- 医師
- 戸野塚 久紘(とのつか ひさひろ)
- 平成8年 山梨大卒
- 所属学会
- 日本整形外科学会
日本肩関節学会
日本骨・関節感染症学会 評議員
- 取得資格
- 医学博士
日本整形外科学会専門医
日本整形学会認定運動器リハビリテーション医
股 関節 専門外来
どのような患者さんが受診されますか?
私たち股関節専門外来では、変形性股関節症・大腿骨頭壊死症・股関節唇損傷・寛骨臼形成不全など様々な股関節の病気をお持ちの患者さんにご来院いただいています。股関節は体の中心にある歩行の要になる関節ですが、病気を患うと「お尻や太腿の違和感や痛み」「動かしにくさ」「歩くときに足が出にくい」「靴下の着脱や爪切りのしにくさ」といった症状で気が付かれる患者さんが多くいらっしゃいます。
当院で行っている治療は?
① 人工股関節置換術 (Total Hip Arthroplasty:THA)
当院では手術治療が中心となりますが、患者さんにとってできるだけ負担が少ない治療法を選択するようにしています。
変形性股関節症・大腿骨頭壊死症などの患者さんでは人工股関節置換術(THA)が主に行われています。当院のTHAは手術台に横向きになってお尻の後ろから手術を行う後側方進入法によって行っています。以前は「筋肉を切らない手術」で知られる前方手術よりも術後脱臼が多いと報告されていましたが、手術技術の進歩と手術支援ナビゲーションの普及により改善していることが多くの論文で報告されています。
当院でも2015年よりCTナビゲーションと呼ばれるコンピュータ支援機械を用いてTHAを行っておりましたが、2020年12月からは最新の手術支援ロボット(MAKO)を使用しています(ページ末尾の紹介をご覧ください)。ロボットTHAでは、「左右対称な股関節の再建」と「術後脚長差0」をコンセプトに安全で正確な手術を実施しており、これまで手術を受けられた多くの患者さんから喜びの声と満足度の高い回答をいただいております。両側の股関節の変形が著しい患者さんには同日両側ロボットTHAを行っています。ロボット手術では手術計画の時点で「脚をどれだけ延ばせばいいのか」を正確に把握できますので、「脚を延ばす長さに応じて関節包靱帯(かんせつほうじんたい)や筋肉を温存する」方針で手術を行っており、3種類の後方手術を使い分けています。2022年12月からロボット技術に加えて「関節包靱帯を切らない後方手術」であるCPP(Conjoined
tendon Preserving Posterior)アプローチを導入し、更なる「脱臼の防止」「低侵襲」「早期歩行改善」を目指しています。
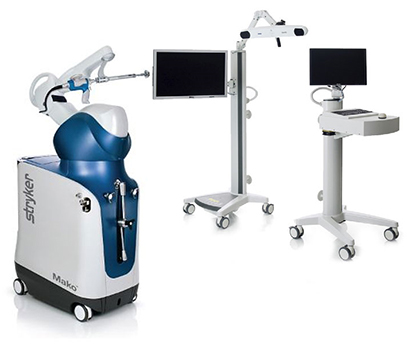
- 手術支援ロボット
Stryker社製MAKO®︎
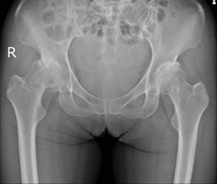
- 術前X線像
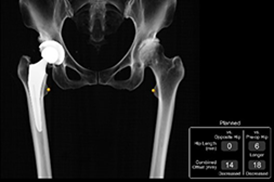
- MAKOによる手術計画
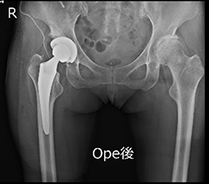
- ロボットTHA後
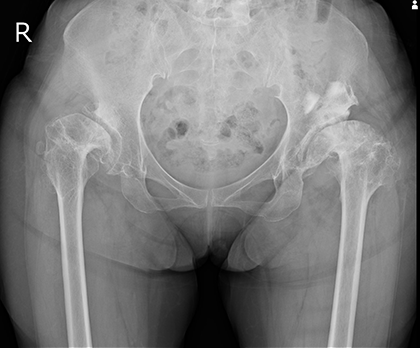
- 右:
高度脱臼股
の
関節症
左: 骨盤骨切り後股関節症
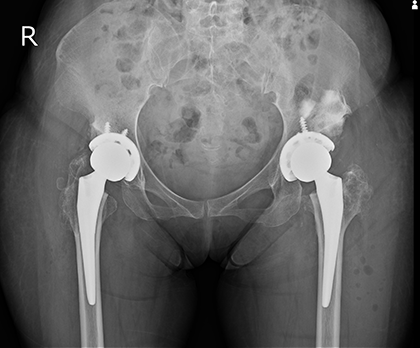
- 同日両側ロボットTHA後
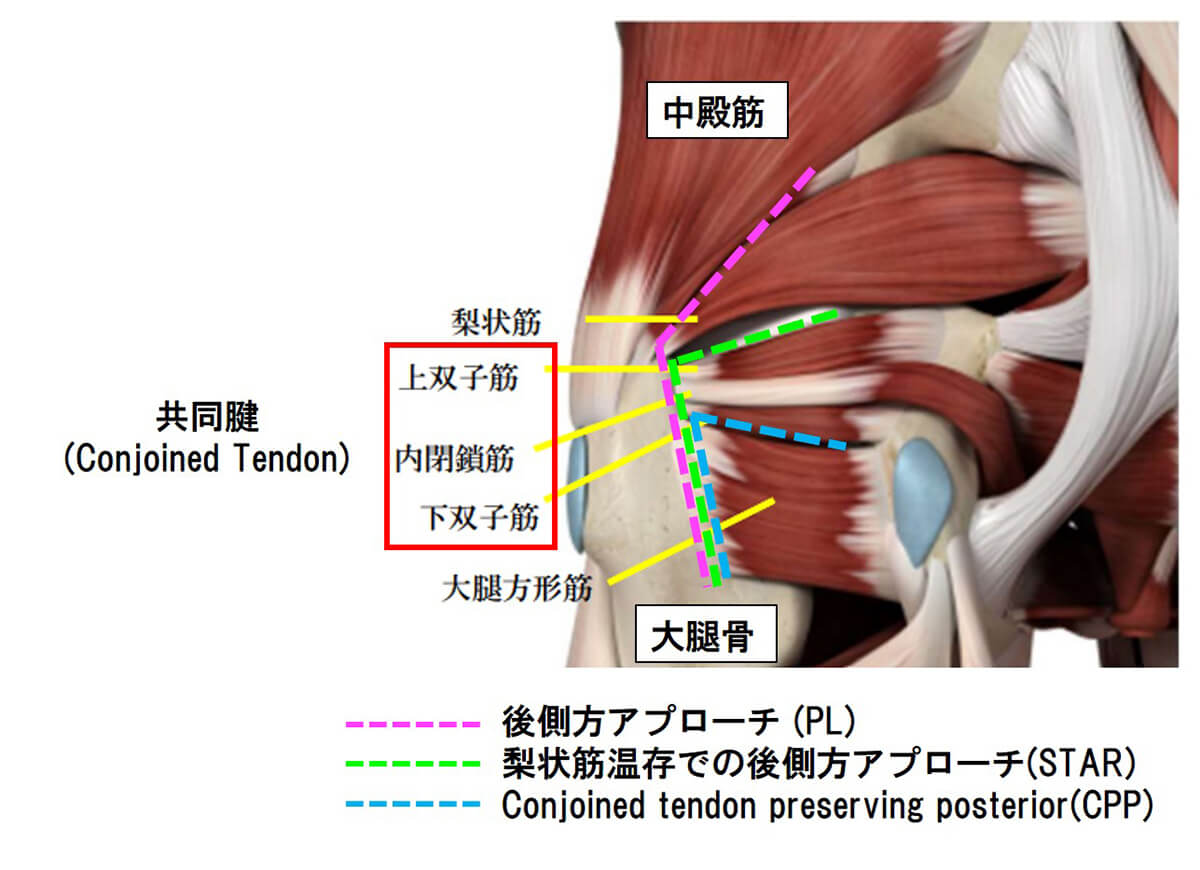
② 股関節鏡手術 (Arthroscopy:AS)
若年の患者さん(とりわけ運動習慣を持つ患者さん)を中心に、関節周囲の損傷による痛みや生活の制限を呈する股関節唇損傷のある患者さんに対しては、内視鏡手術の一つである股関節鏡手術を行っています。約1cmの切開を2~3か所加えて、医師がテレビを見ながら手術を行うもので、股関節周囲の筋肉への影響がきわめて少ない手術です。
股関節周囲・臀部(おしり)・鼡径部(足の付け根)に痛みがあるにも関わらず、レントゲン検査で明らかな異常を認めない患者様がいらっしゃいます。そのような方の中には、レントゲンに写らない股関節内・股関節周囲の組織から痛みが生じている症例があり、診断がつかないまま対症療法を繰り返されてしまうケースも少なから見受けられます。当院ではレントゲン検査だけでなく、身体診察や最新のエコー検査、MRI検査などを駆使しながら、痛みの原因を診断していきます。
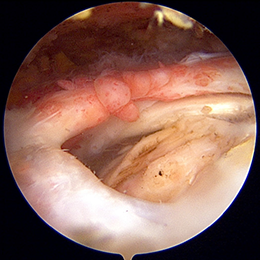
これらの診断が難しい疾患の中に、股関節唇損傷・Femoroacetabular Impingement Syndrome (FAIやFAISと略されます)があります。股関節唇とは骨盤の縁についている軟骨の一部で、大腿骨の頭(骨頭)を股関節に安定させて吸盤のような役割をしています。(図1の緑色の部分) 股関節が運動する際に、これが骨盤と大腿骨に挟まれる(インピンジする)ことで損傷し、痛みの原因となりますが。これらの損傷を放置することで、将来的な変形性股関節症の発症リスクになると考えられており、リハビリテーションなどでも改善しない症例に対しては、内視鏡(股関節鏡 図2)を使用した手術を行っております。
股関節鏡の手術では、約1㎝程度の切開を3カ所加え、その傷から深くにある股関節に股関節鏡を挿入します。股関節鏡で股関節の中を観察しながら、損傷した関節唇を縫合し、余分に成長した骨を切除してインピンジを解消します。通常では翌日から杖を使っての歩行訓練を行うことができ、比較的低侵襲な手術となっております。
股関節周囲、臀部、鼡径部、大腿部に痛みを感じているにも関わらず、明らかな原因が診断されずお困りの方は、是非一度ご相談ください。
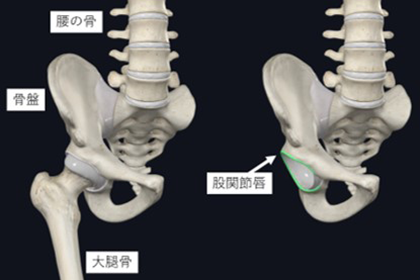
- 右の股関節と股関節唇(緑色の部分)
出典:Complete Anatomy(一部改変)

- 股関節鏡 smith-nephew社HPより
③ 寛骨臼回転骨切り術 (Rotational Acetabular Osteotomy:RAO)
当院整形外科の40年の歴史で最も多い手術が、寛骨臼回転骨切り術(RAO)です。寛骨臼形成不全という「股関節の屋根が浅い」形をしている患者さんの股関節に対して「屋根の被りを大きくする」ために行う手術です。「屋根の浅い股関節」は通常の患者さんよりも早い40代~50代で変形性股関節症になることが知られているため、RAOを行うことで関節症の予防や進行を遅らせることを目的としています。近年ではTHAで使用しているCTナビゲーションを応用したRAO(ナビゲーションRAO)を行うことで「正確な骨切り」「正確な股関節の被りの修復」「直線的な傷による手術跡の縮小」が達成されています。
- コンピュータ支援機械
Stryker社製CTナビゲーション
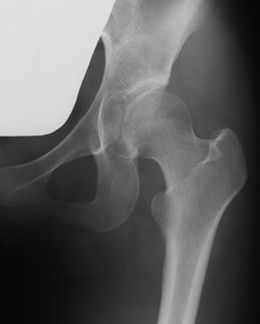
- 術前X線像
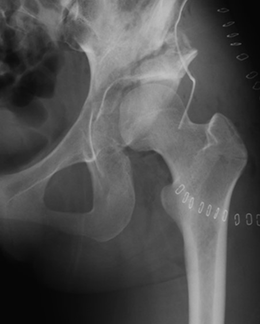
- RAO術後X線像
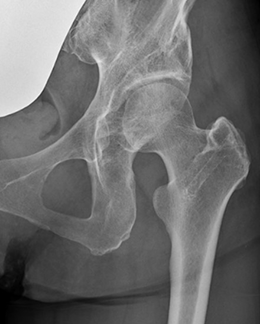
- RAO術後23年
④ 保存的治療
手術治療以外でも、外来での超音波エコーを使用した股関節内ブロックを積極的に導入しています。2021年6月より国内初の股関節疾患に適応をもつヒアルロン酸注射(ジョイクル)が販売開始となりました。販売当初より当院では同ヒアルロン酸を用いた外来ブロック注射を積極的に行っています。ジョイクル注射による股関節痛の改善は多くの患者さんから聞いており、患者さんによっては手術が必要な末期股関節症であっても手術を回避しているケースを実際に拝見しています。ジョイクルは注射日から次回の注射日まで1か月間あける必要がありますが、毎週注射する必要がなく、患者さんの通院の負担が減り無理なく通院できると考えています。また股関節内ブロック以外にも股関節周囲の筋肉や軟部組織に超音波エコーを使用したブロック注射を行っており、保存治療も積極的に行っています。
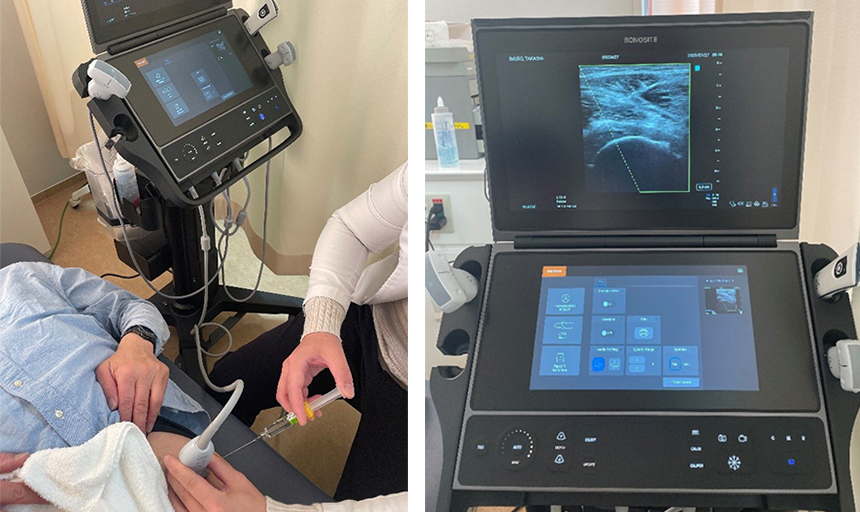
- エコーを使用した股関節内ブロック
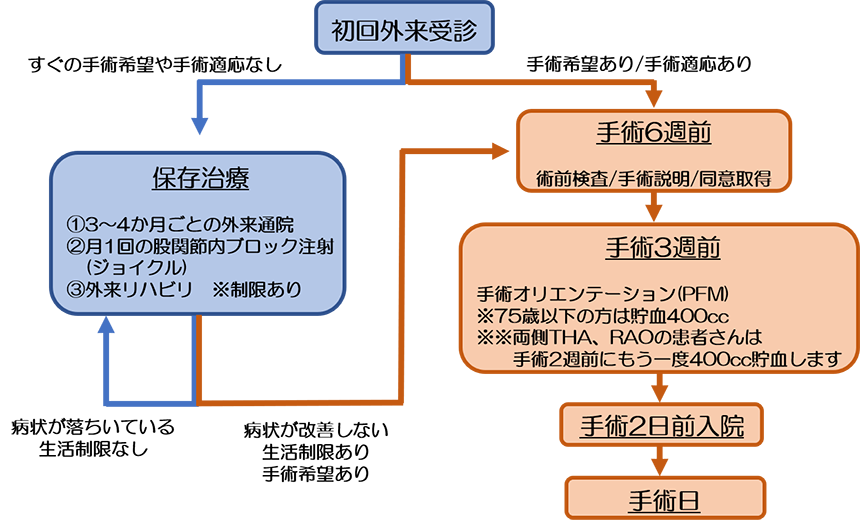
当院に受診した場合の治療の流れは?
当院へご受診いただいた後の治療スケジュールをフローチャートでお示しします。
担当医師

-
- 病院長
- 杉山 肇(すぎやま はじめ)
- 昭和57年 慈恵医大卒
- 所属学会
- 日本整形外科学会
日本股関節学会
日本人工関節学会 評議員
日本骨・関節感染症学会 理事
- 取得資格
- 医学博士
日本整形外科学会専門医
日本整形学会認定リウマチ医
MAKO hip/knee certification
- 病院長

-
- 副部長
- 天神 彩乃(あまがみ あやの)
- 平成23年 浜松医科大卒
- 所属学会
- 日本整形外科学会
日本股関節学会
日本小児整形外科学会
- 取得資格
- 医学博士
日本整形外科学会専門医
日本人工股関節学会認定医
日本スポーツ協会公認スポーツ指導医
- 副部長
-

-
- 医長
- 佐藤 龍一(さとう りゅういち)
- 平成24年 山梨大卒
- 所属学会
- 日本整形外科学会
日本股関節学会
日本人工関節学会
- 取得資格
- 医学博士
日本整形外科学会専門医
MAKO hip/knee certification
変形性股関節症ガイドライン委員
- 医長
-

-
- 医師
- 松下 洋平(まつした ようへい)
- 平成24年 慈恵医大卒
- 所属学会
- 日本整形外科学会
日本股関節学会
日本人工関節学会
日本股関節鏡研究会
ISAKOS
- 取得資格
- 日本整形外科学会専門医
MAKO hip/knee certification
- 医師
膝 関節 専門外来
どのような患者さんが受診されますか?
膝関節専門外来では、変形性膝(ひざ)関節症を中心に大腿骨内顆(だいたいこつないか)骨壊死(こつえし)症・半月板(はんげつばん)損傷など様々な膝関節の病気をお持ちの患者さんにご来院いただいています。
変形性膝関節症の日本での有病率は、X線検査で膝関節に変形がある人が2000~2500万人いると推定されており、そのうち痛みなどの症状を伴う患者さんが800万人以上にのぼると言われています。男女比は1:4で女性に多くみられ、一般的には40歳代からはじまるとされており、高齢者になるほど罹患率は高くなります。主な症状は膝の痛みと水がたまることで、初期では立ち上がり・歩きはじめなど動作の開始時のみに痛みますが、次第に正座や階段の昇降が困難となり(中期)、末期になると安静時にも痛みがとれず、変形が目立ち、膝がピンと伸びず歩行が困難になります。
当院を受診される変形性膝関節症の患者さんの多くは、ひざの痛みで既に別の整形外科を受診されていることが多く、痛み止めの内服薬・シップや塗り薬、電気治療・マッサージ、ヒアルロン酸注射などのいずれかを実施されているものの、痛みが改善しないと困っていらっしゃる方が大変多いです。
そのため当院を受診された際には、詳細な経過を問診し、診察では触診で膝の圧痛の有無や痛みの部位、関節の動きの範囲、腫れやO脚変形などをチェックし、詳細なX線検査で診断します。必要によりMRI検査などを追加します。
変形性膝関節症と診断された場合には、その変形・症状の程度に応じて、まずは前医で行っていた治療の内容を検討し、より複合的なアプローチで保存治療を継続します。
下記のような日常生活での生活指導や薬物治療、運動療法などを組み合わせておこないます
<生活指導>
- 減量,適正体重の維持
- 正座や和式トイレを避ける
- 膝を冷やさず、温めて血行を良くする
<薬物療法>
- 痛み止めの内服薬や外用薬の使用。内服薬の調整・変更。
- 膝関節内にヒアルロン酸製剤の注射
※過去にヒアルロン酸注射の経験があるものの効果不十分の場合には、一般的なヒアルロン酸製剤に消炎鎮痛剤の一種であるジクロフェナクを結合させた製品である『ジョイクル』関節注射をおこなっています。(関節腔内投与により一定期間内で関節機能改善作用と消炎鎮痛作用を併せ持つ新たなOA治療薬です。)
<運動療法>
- ふとももの前の筋肉(大腿四頭筋)を中心とした膝周囲の筋力強化・ストレッチ。
- 自宅でのトレーニングだけでは訓練が難しい場合には、通院での運動器リハビリテーションをおこないます。※制限あり
<装具療法>
- 膝装具や足底板を作成
上記を組み合わせた複合的なアプローチの保存治療でも痛みが改善しない場合は、以下のような手術治療〔人工膝関節置換術(TKA)・人工膝関節単顆置換術(UKA)・脛骨高位骨切り術(HTO)・関節鏡視下手術〕を検討します。
特に末期(一部中期も含む)の変形性膝関節症に対しては、人工膝関節置換術(TKA)・人工膝関節単顆置換術(UKA)をおこなっています。膝関節も股関節と同様、人工関節手術についてはロボティックアーム手術支援システムであるMAKOを使用して、術前にプランした手術計画を正確に再現するように手術を行っており、従来の人工膝関節手術と比べ周囲の組織への侵襲・負担が少なく、正確にインプラントを設置することで、術後早期よりスムーズに動く違和感の少ない膝を目指して手術をおこなっています。
当院で行っている治療は?
① 人工膝関節全置換術 (Total Knee Arthroplasty:TKA)
傷んで変形した膝関節の表面を取り除いて、人工関節に置き換える手術です。関節表面を骨切りする際に角度を調節して、O脚やX脚変形も矯正して、まっすぐな脚をめざして手術をおこないます。
人工関節は、関節の滑らかな動きを再現できるように、大腿骨(だいたいこつ)・脛骨(けいこつ)・膝蓋骨(しつがいこつ)の3つの部分からできています。大腿骨部と脛骨部の本体は金属製ですが、脛骨部の上面と膝蓋骨の表面は耐久性に優れた硬いポリエチレンでできていて、これが軟骨の代わりになります。
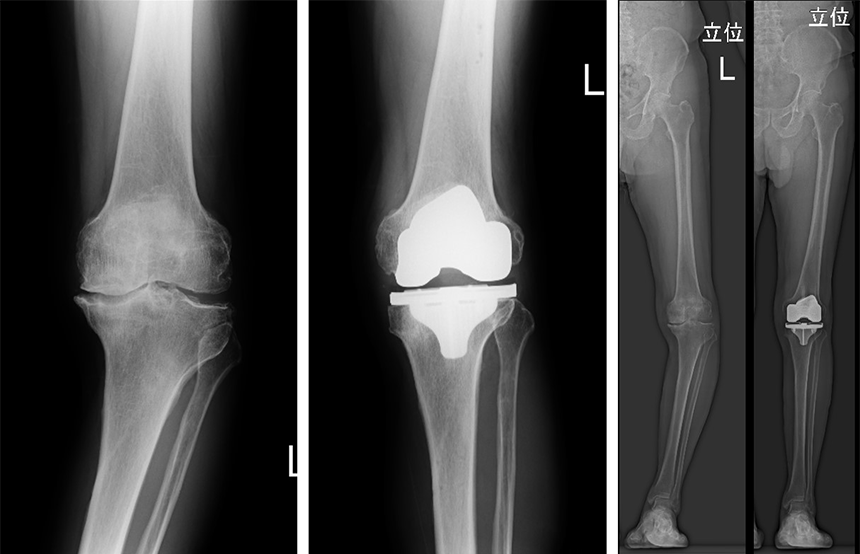
整形外科では一般的な治療法として定着し、手術件数は年々増えており、今では年間9万例以上にも上ります。厚生労働省の公開データによれば、人工膝関節置換術を受けられる患者さんの平均年齢は75歳と、比較的高齢の方が手術を受けられていることがわかります。
人工膝関節の手術を受けたあとの日常生活には以下のような注意点・制限があります。
- 適切な体重を維持する。
- 正座を避ける。低い座面や低い椅子を避ける。
- 重い物をくりかえし持ち上げるようなことを避ける。
- 新たなスポーツや活動を始める前に主治医に相談する。
- 身体がぶつかり合うようなスポーツはしない。
- 動きの激しいエアロビクスなど、「衝撃荷重」がかかるようなスポーツを避ける。
関節に大きな緊張を与えるような動作を避ける。
これらの注意点・制限を除けば、通常の日常生活にはほとんど支障がありません。散歩やショッピング、旅行、ハイキングなど、手術前には膝関節が痛くて楽しめなかったことでも、手術後には楽しむことができるようになります。水泳やゴルフ程度の運動も可能です。海外の学術文献によると95%の人が10年から15年以上の長期にわたって、インプラントを維持できているとの臨床結果が報告されています。
近年のインプラントは、製品の研究も進み、さらに優れた臨床結果も期待できるようになってきました。インプラントを長持ちさせるために上記の事柄に留意し、あまり無理をせず、新しい関節と上手に付き合っていくことが大切になります。
② 人工膝関節単顆置換術 (Unicompartmental Knee Arthroplasty:UKA)
膝関節全体を人工関節に置き換える全置換術に対し、部分置換術は膝関節の傷んでいる側だけを人工関節に置き換えるもので、関節の片側(内側または外側)の軟骨のみがすり減っていて反対側のすり減りが少ない場合など、関節変形の進行が比較的初期の方が対象になります。部分置換術では通常の人工関節に比べ約半分以下の大きさの人工関節を用いるため、皮膚の切開や骨の切除量が少なく、正常に機能している靭帯などは温存されるため、術後も自然に近い膝機能を維持できます。
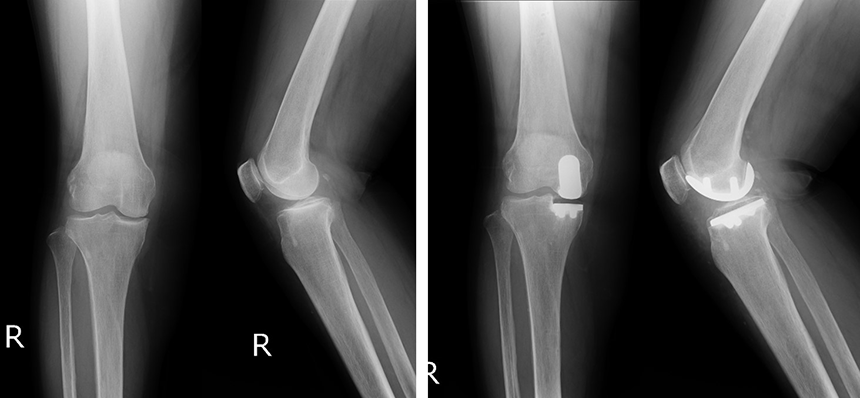
人工膝関節単顆置換術(UKA)適用の目安として、
- 膝可動域の制限が軽い
- O脚やX脚の程度が軽い
- 膝関節の片側(内側または外側)のみが痛い
- 関節リウマチではない
- 高度の肥満ではない
- 膝の靭帯に異常がない
などの条件があげられます。
※注記
部分置換術は患者さんの年齢・症状によっては行えない場合があります。
人工膝関節部分置換術を希望される場合には、適応や効果、リスクについて、
担当の医師と十分に話しあってください。
③ 脛骨高位骨切り術 (High Tibial Osteotomy:HTO)ほか
O脚変形がつよく、膝関節の内側のみに変形がある早期(~中期)変形性膝関節症の方で、スポーツ継続希望など活動性の高い方や人工関節手術を検討するには年齢的に若い方に対しておこないます。HTOの手術の中でも、脛骨近位部の変形矯正の程度に応じて、骨切りの方法を使い分けて手術を行っています。
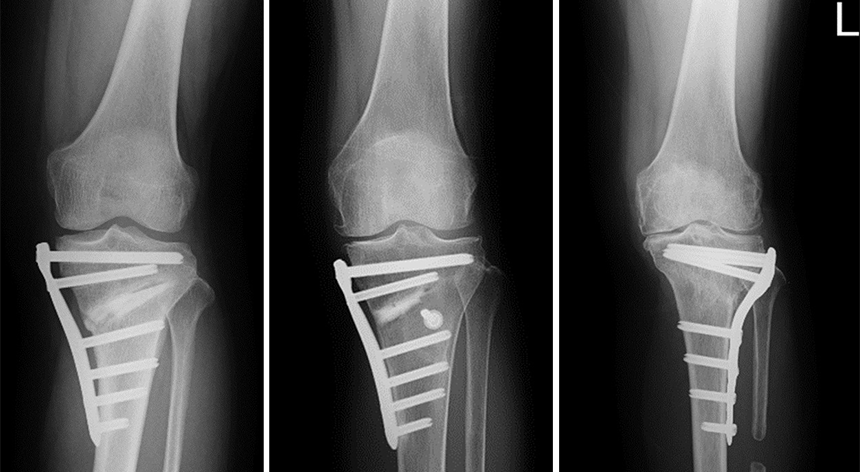
HTOに代表される膝周囲骨切り術(AKO)の分野は,近年様々な術式・工夫が開発され、あわせて専用のプレートも開発され、O脚からX脚まで対応できるように進化しています。
④ 関節鏡視下手術 (Arthroscopy:AS)
膝半月板の単独損傷に対しての半月板部分切除術や半月板縫合術・膝関節滑膜炎に対しての滑膜切除・関節内遊離体に対しての関節鼠摘出術などを、膝関節鏡視下で行っています。早期~中期の変形性膝関節症のある患者さんには、前述した脛骨骨切り術と併用して実施しています。
担当医師

-
- 医師
- 田中 大輔(たなか だいすけ)
- 平成15年 慈恵医大卒
- 所属学会
- 日本整形外科学会
日本人工関節学会
日本関節鏡・膝・スポーツ整形外科学会(JOSKAS)
- 取得資格
- 日本整形外科学会専門医
日本整形外科学会認定リウマチ医
日本整形外科学会認定スポーツ医
日本整形外科学会認定運動器リハビリ医
日本人工関節学会認定医
MAKO knee certification
- 医師
その他入院治療に関して
入院は、基本的には手術治療を目的としていますが、手術によらない保存的治療にも対応しています。また、他の医療機関での手術療法後にリハビリテーションが進みにくい場合にも対応しておりますので、現在の主治医とご相談の上、資料を持参され、外来を受診して下さい。
(外来受診が困難であれば、現在の主治医から直接入院の申し込みもできます。)
外来日一覧
| 月 | 火 | 水 | 木 | 金 | |
|---|---|---|---|---|---|
| 午前 | 杉山 肇 (股関節・一般) 佐藤 龍一 (股関節・一般) |
天神 彩乃 <2・4週> (股関節・一般) 田中 大輔 <月2回> (膝関節・一般) 霜田 将之 <1・3・5週> (股関節・一般) |
杉山 肇 <2・4週> (股関節・一般) |
杉山 肇 <1・3・5週> (股関節・一般) 霜田 将之 <2・4週> (股関節・一般) |
戸野塚 久紘 (肩関節・一般) 天神 彩乃 <3週以外> (股関節・一般) |
| 午後 | 杉山 肇 (股関節・一般) 佐藤 龍一 (股関節・一般) 松下 洋平 (股関節・一般) |
外来受診予約について
月曜から金曜まで毎日。予約制です。
初診の方は予約センター(Tel:046-249-2489)にお電話下さい。
ロボット手術システムMAKO(メイコー)について
MAKOは人工膝関節置換術・人工股関節全置換術で使用する、日本で初めて承認された整形外科におけるロボティックアーム手術支援システムです。当院は2020年12月よりMakoを導入しました。Makoの導入病院は全国でも少なく、当院は神奈川県で3番目となります。
ロボティックアームとは「人の手の代わりに作業を行うコンピュータ制御の機械の腕(アーム)」のことで、医師が手術中に操作し、人工関節を設置する際に傷んだ骨を削るために使われます。治療計画から外れた角度や深さ、位置が治療計画にない部位にさしかかると自動的に止まる仕組みになっており、予定にない動きを制御することで、安全かつ正確な手術を行うことができます。
膝関節、股関節の人工関節の手術が対象になります。この治療は保険診療で受けることができます。詳細につきましては主治医にご相談ください。

手術支援ロボットであるMakoシステムを使用した、人工関節置換術に関する手術の流れや方法について動画でご案内いたします。
ロボット手術システムMako(メイコー)を使用した人工関節置換術(動画説明)
手術支援ロボットであるMakoシステムを使用した、人工関節置換術に関する手術の流れや方法について動画てご案内いたします。
股関節
膝関節
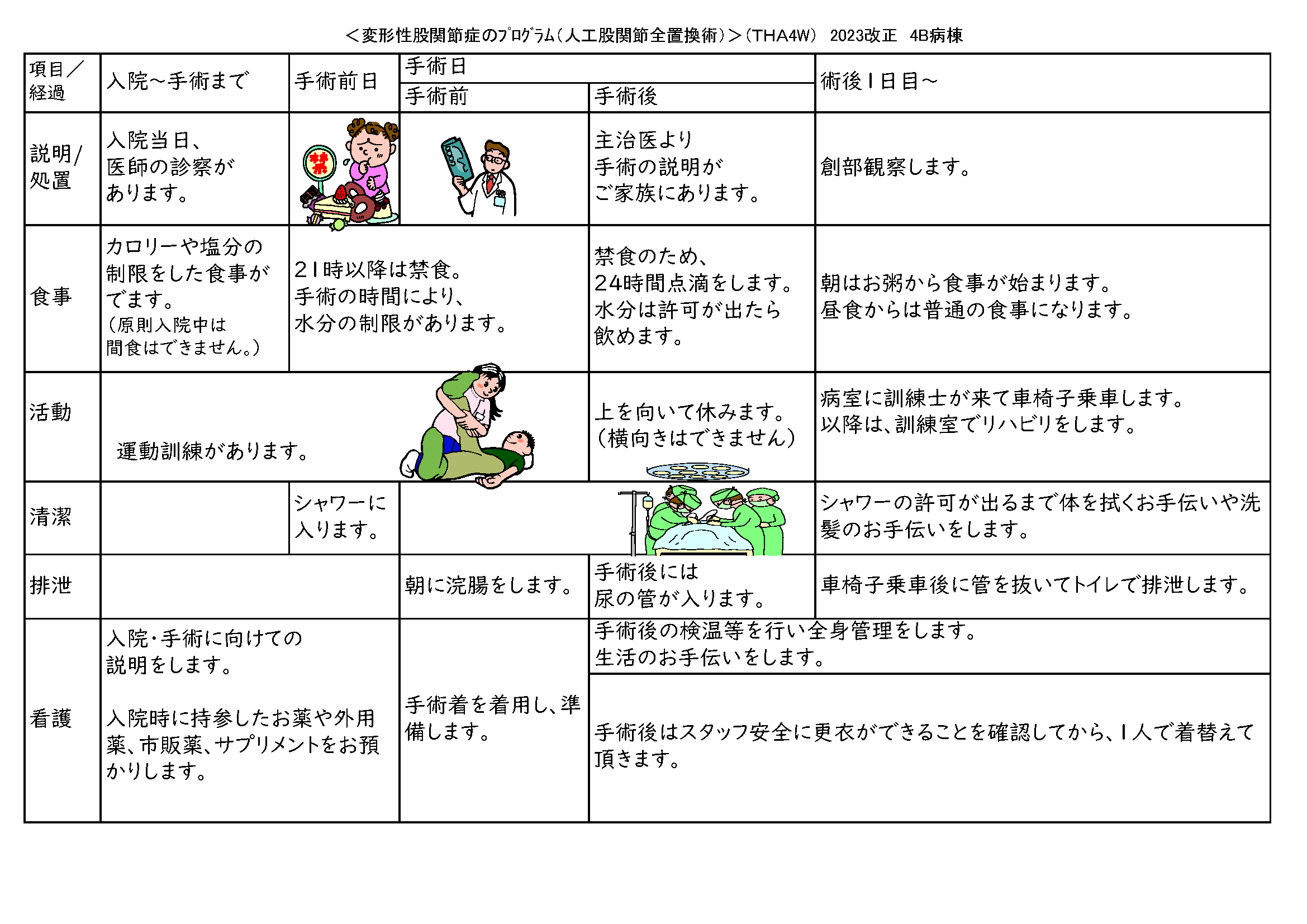
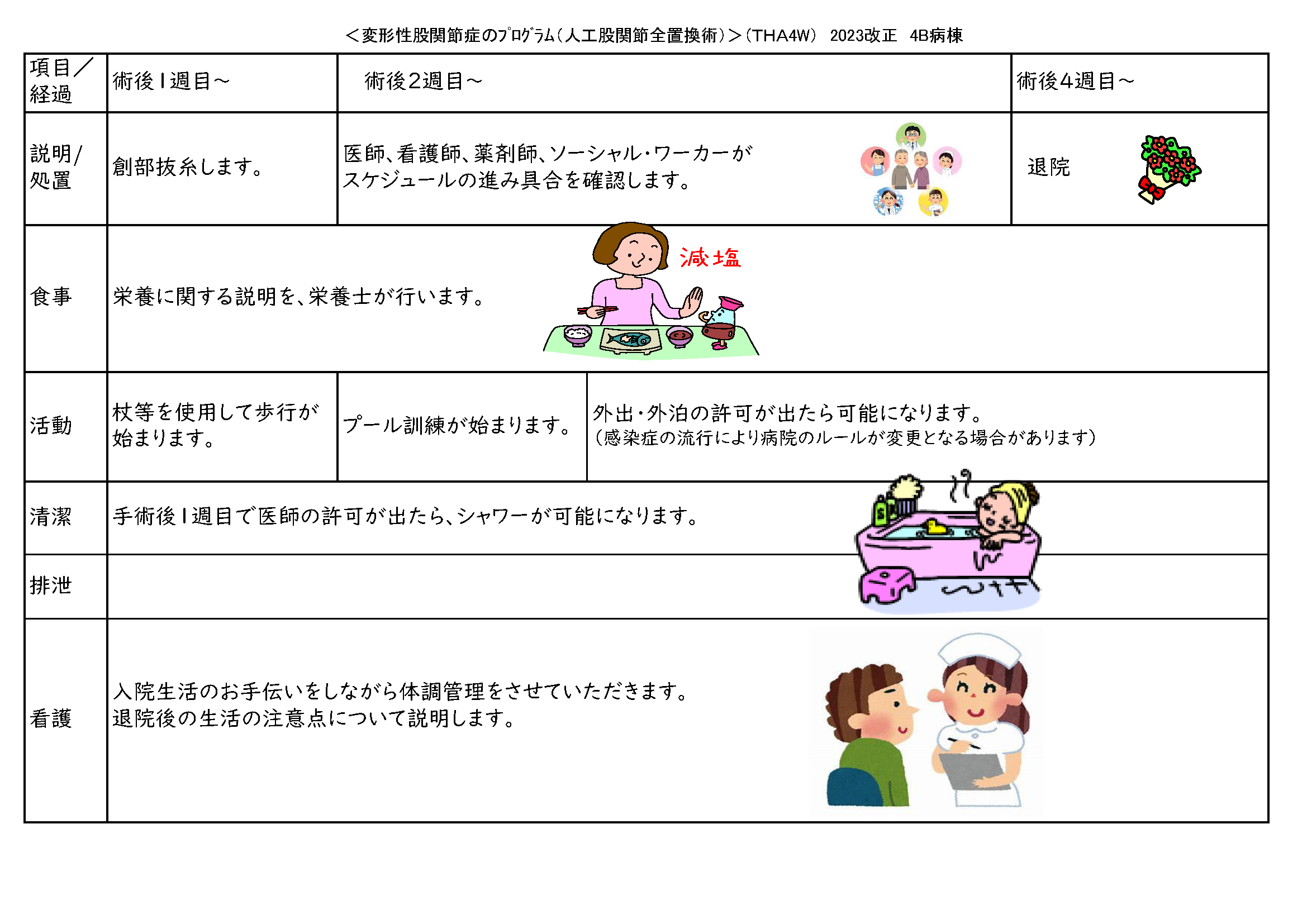
クリニカルパスについて
クリニカルパスとは、治療において、患者さんが退院時にあるべき姿を目標設定し、その目標設定に向けて、医療者が行う検査、治療、投薬、看護処置など医療介入を標準化し、系統的かつ時系列に記述したものです。
当院では全入院患者のうち約2割の患者さんが、クリニカルパスを利用しています。
以下は、人工股関節全置換術の患者さん用パスシートの一例になります。