脳神経外科
当科は3つの項目を柱とした業務を推進しています
- 1.復職・復学の支援
- 2.車の運転再開の支援
- 3.失語症患者の社会復帰の支援
高次脳機能障害に対するリハビリ、復職・復学を目標とした若年者のリハビリを中心に診療を継続し、現役世代の復職・復学を支援します。ここ最近では特に、国の「治療と仕事の両立支援」制度に沿った支援を進めています。復職に必要な障害者の運転再開の判断を行っています。神奈川県警運転免許センターと協力し、厚木から神奈川スタンダード構築するために研究を進めています。その一環として判断のむずかしい方の運転再開の評価・診断も行っています。以下、順にご紹介いたします。
1. 復職・復学の支援
あなたの復職・復学を支援します
リハビリテーションを目的とした入院
対象は、脳血管障害・脳外傷・脳腫瘍・先天奇形などの脳神経外科疾患で、原則として発症3ヶ月以内、リハビリテーション終了後は、復職や復学、または在宅介護を目標とすることが可能な方です。入院後は回復期病棟、一般病棟または高次脳機能障害リハビリテーション病棟で、30日~180日の入院プログラムを施行させていただきます。必要に応じて外来通院でのリハビリテーションを継続します。
入院をご希望の方は、現在の主治医とご相談のうえ紹介状・入院申込書を用意して頂き、地域連携室にご連絡下さい。事前に患者様を診察させて頂いた上で入院可否を決めさせていただきます。
どこのリハビリ病院でも同じだと思っていませんか
実績
令和3年(2021年)に退院された131例(男性109例、女性22例)の平均年齢は48.9歳、平均在院日数は75.9日でした。疾患別では、脳血管障害90%(脳出血43.5%、脳梗塞38%、クモ膜下出血8.5%)、脳・脊髄腫瘍4%、脳外傷2%、その他4%で、脳卒中が9割を占めていました。退院先は、自宅91%、施設5%、転院(脊髄)4%、死亡0%でした。施設5例には七沢自立支援ホーム2例が含まれます。七沢自立支援ホームでさらに自立のための訓練を継続し、1例は自宅に戻り、1例は継続中です。
入院症例の内訳

当科では職能科と協力し入院・外来で復職の支援を強力押し進めています。退院後1年以内の現職への復職27例、復学が2例で合計29例48.3%とほぼ半数の方で復職・復学を達成することができました。主婦として自立3例5%、自宅自立17例28.3%。日常生活動作に介助を要する方は9例18.3%でした。
退院後の状態

この成績が如何に通常の回復期リハビリテーション病棟と異なるかを説明したいと思います。神奈川県内の平均的な回復期リハビリテーション病棟の入院症例の平均年齢は75歳です。高齢者の日常生活動作を自立させ、在宅復帰させる事がその役目となります。この年齢では復職することはまずありません。従って現役世代の復職、ましてや10代の復学に対するノウハウはありません。当科は、県内の平均的な回復期リハビリテーション病棟よりも26歳若い平均年齢48.9歳の方がリハビリテーションの対象であり、その51%が現職に復職しています。
入院症例の平均年齢
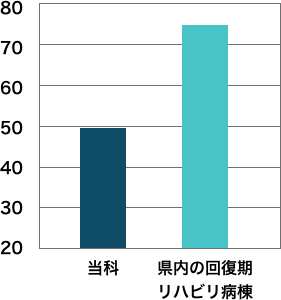

職能科スタッフ
復職・復学にはノウハウが必要です
「治療と仕事の両立支援」制度に沿った支援を進めます
復職に重要なポイントがあります。麻痺はあってもかなり改善し、通勤が可能であること、上肢は補助手以上であること、高次脳機能障害や失語症がかなり改善することなど、ハードルが極めて高くなります。訓練を行うPT(理学療法)、OT(作業療法)、ST(言語聴覚療法)および、高次脳機能障害に対する心理療法などの高い技量が求められることは言うまでもありません。更に職能科による復職支援は、入院及び外来でのリハビリテーションのみならず、会社と交渉し復職のプログラムを作成するなど、他のリハビリテーション病院にはない貴重な機能で効率的な復職に非常に有用です。
復職を希望する脳卒中の方には、国の「治療と仕事の両立支援」制度に沿った支援を進めています。「病気の後で仕事ができるか不安」、「会社にどのように病気や症状のことを伝えればよいのか分からない」、「仕事に戻りたいけれどどのように準備をすればよいか分からない」など、患者様が抱える仕事上の不安や悩みを職能科に配置された両立支援コーディネーターが、患者様の立場に寄り添い支援を致します。患者様・ご家族、会社の産業医をはじめとする産業保健スタッフ、人事担当者、直属の上司等関係者と両立支援コーディネーターが当科医師の指示の下、相談・連絡・調整を行い、患者様が安定した職業生活を送れるようお手伝いをします。
復学においても同様で、学校の先生方に病状を説明し、無理のない学習方法をアドバイスします。当科のリハビリテーションは、通常の回復期リハビリテーション病棟とは全く異なり、働き盛りの復職、若年者の復学をゴールとしています。神奈川県のみならず、近隣都県の方で復職を希望される方は是非当科でリハビリテーションを行うことをお勧めします。

2. 車の運転再開の支援
脳卒中、脳外傷、脳腫瘍など脳の病気の後で運転を再開するには、①運転免許センターでの臨時適性検査合格、②運転が可能であるという医師の診断書の2つが必要です。
当科では、病気の方の運転再開の支援を行っています。神経心理学的検査(心理科)、運転シミュレータ(作業療法科)などを行い安全に運転再開ができるかの判断を行います。特に運転シミュレータは二俣川の運転免許センターと同じ機種を備えています。県内で運転再開の可否を正確に判断できるのは当院のみです。検査に合格すれば運転可能であるという診断書を作成します。当院での合格率は70%です。診断書作成年間50枚の実績があります。皆さんが安全に車の運転に復帰できるよう支援しています。
運転再開が安全にできるよう神奈川県警運転免許センター、神奈川県障害福祉課と連携を図っています。また、運転シミュレータの新しいプログラムをメーカーと共同開発しています。
退院したらすぐ車の運転をしたいのですが・・・
病気の後に運転再開するためには医師の診断書が必要です。
脳卒中、脳外傷、脳腫瘍後の方の運転再開は社会復帰に向けて切実な問題です。運転を再開するには、①運転免許センターでの臨時適性検査合格、②運転が可能とする医師の診断書の2つが必須であると道交法に定めてあります。自己判断で運転を再開することはできません。
当科は多くの方が安全に車の運転に復帰できるよう支援しています。神経心理学的検査、作業療法科(以下OT科)による運転評価(シミュレータを含む)を完備しており、県内の病院からの依頼にも応えています。
主治医が運転を許可した場合は、まず二俣川の神奈川県警運転免許センターに相談してください。#8080(気持ちハレバレ)に電話をして相談すれば適切にアドバイスをしてくれます。住所地の警察署もしくは運転免許センターに行き必要な診断書を手に入れて下さい。主治医が運転可で診断書を記入し、運転免許センターで臨時適性試験に合格すれば運転が再開できます。

どういう状態なら運転ができるのでしょうか
再発、痙攣発作、運転に支障となる認知面の障害(高次脳機能障害・失語症)が軽度であることが必要です。
- ① 疾患の再発がないこと
- i. 再発の危険性が低いこと。
- ii. 原則発症から6ヶ月以上経過していること。ただし初期治療とリハ入院で6ヶ月はあっという間です。
- ② 日常生活などの安定
- i. 歩行および日常生活動作が自立し単独で通院が可能であること。
- ii. 復職して社会生活が安定していること。主婦で自立も可です。
- ③ 高次脳機能障害、失語症が軽度であること
- i. 神経心理学的検査で注意障害、記憶障害、左側無視、遂行機能障害などが軽度であること。
- ii. 易怒性がないこと。パニックにならないこと。
- iii. 事故の際にきちんと状況を説明できる言語能力があること。
- ④ 痙攣発作がないこと
- i. 痙攣発作の危険性が低いこと。
- ii. 抗痙攣剤を内服していても痙攣発作が2年間ないこと。

運転で問題となる高次脳機能障害とは?
運転で重要な機能は、複数課題の同時処理能力、視空間認知です
- ① 注意障害 特に複数課題の同時処理。これが最重要です。
- ② 記憶障害 同じ場面で同じ事故を繰り返し学習効果が見られない方。
- ③ 半側空間無視 重度左側無視の方は、同時に注意障害が重度です。高次脳機能障害ではありませんが、視野障害の同名半盲の方は運転できません。
- ④ 遂行機能障害 運転の計画性、判断、危険予測に重要です。
- ⑤ 神経疲労 すぐに疲れ注意が持続できない状況では運転できません。
- ⑥ 病識低下 セルフコントロールが低下し、自己過大評価となります。
- ⑦ 易怒性 安全な運転が全く期待できません。パニックになる方も不可です。
運転免許の可否に最も影響を与える高次脳機能障害は注意障害、特に複数課題同時処理能力の低下です。前方、後方、側方への注意、速度、ハンドル操作、信号・標識・表示の確認などを同時にかつ瞬時に行えないか、行えても持続することができない方の運転は危険です。同名半盲、神経疲労や易怒性ある方はそもそも日常生活が自立できません。重度左側無視の方は訓練を継続しても注意障害を改善することは著しく困難です。
記憶障害はこれに付随する注意障害を伴います。純粋に即時記憶障害のみであれば、既に獲得された手続き記憶である運転技能は大きく低下しない可能性がありますが、安全性が担保できません。
バスやタクシーなどのお客様を移送する職業運転手(二種免許)については、症状が完全に回復していない場合は運転を許可していません。
単に高齢で運転が心配だという方、認知症を疑う方の評価は行っていません。運転免許センターにご相談ください。
運転評価を行った方の成績はどうでしょう
当科の実績をご紹介します
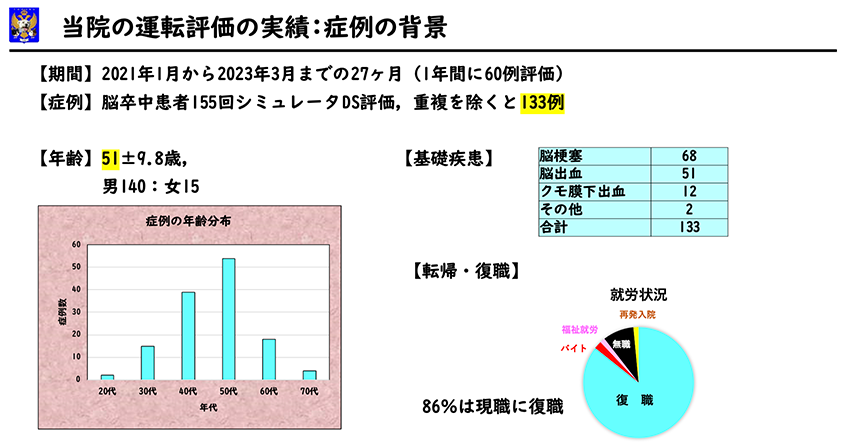
【期間】2021年1月から2023年3月までの27ヶ月
【症例】155回ドライビング・シミュレータDS評価、重複を除くと133例
【年齢】51±9。8歳(男140:女15 )
【基礎疾患】脳梗塞68例、脳出血51例、クモ膜下出血12例、その他2例
【現在の状態】86%の方は現職に復職していました。
発症から評価までの期間、評価回数、合格率
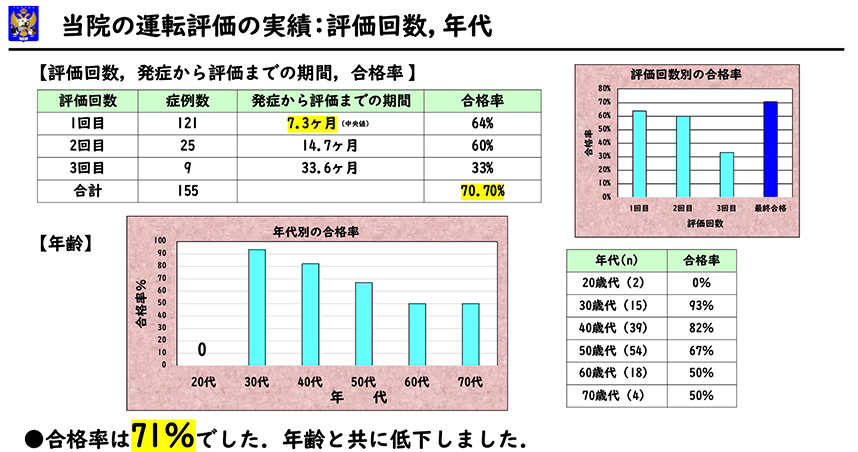
発症から初回評価までは7。3ヶ月でした。評価回数は1回が121例、2回が25例、3回が9例でした。合格率は、初回64%、2回目60%、3回目33%で回数を追う毎に低下しました。最終的な合格率は70。7%でした。
年代別に見ますと、合格率は20歳代0%、30歳代93%、40歳代82%、50歳代67%、60歳代50%、70歳代50%となり、年齢と共に低下しました。
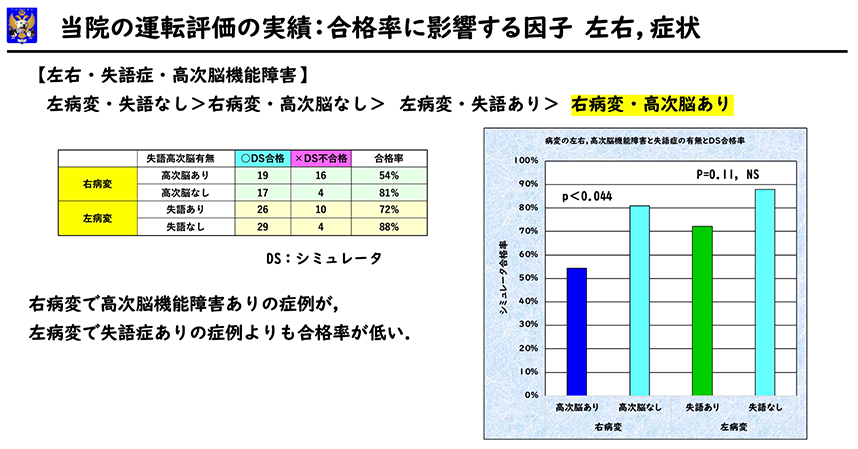
脳の損傷部位、症状により合格率に差があるのでしょうか。病変が右か左か、高次脳機能障害があるか、失語症があるかで4つのグループに分けてみました。合格率は、①左病変で失語症なし88%、②右病変で高次脳機能障害なし81%、③左病変で失語症あり72%、④右病変で高次脳機能障害あり54%となりました。右脳の損傷で高次脳機能障害があると合格率は明らかに低下しました。
脳損傷部位をもう少し詳しく見てみましょう。被殻・視床・大脳白質(大脳の中心部分)、前頭葉(大脳の前)、頭頂葉・側頭葉・後頭葉(大脳の後ろ)、脳幹部と小脳に分けてみました。合格率は、①脳幹部と小脳86%、②被殻・視床・大脳白質76%、③前頭葉67%、④頭頂葉・側頭葉・後頭葉59%の順になりました。頭頂葉は注意の中枢であるため合格率が低下したと考えられます。
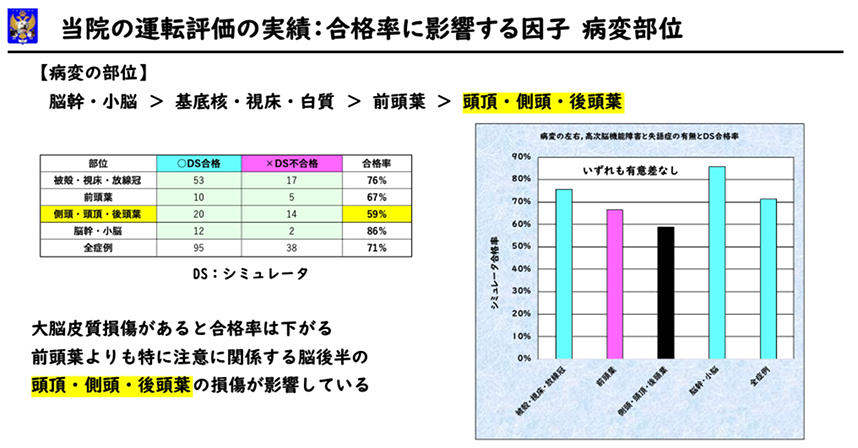
神経症状:運動麻痺・失調、失語症、高次脳機能障害
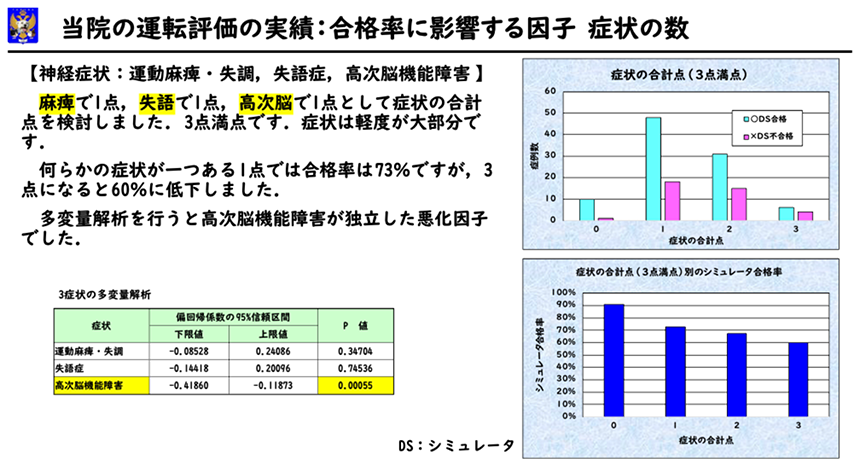
少し難しくなりますが症状をもう少し詳しく見てみます。麻痺・運動失調で1点、失語症で1点、高次脳機能障害で1点として症状の合計点を検討しました。3点満点です。症状は軽度が大部分です。
何らかの症状が一つある1点では合格率は73%ですが、3点になると60%に低下しました。
多変量解析という統計解析を行うと高次脳機能障害が独立した悪化因子でした。運転が再開できるか否かは、片麻痺や失語症ではなく高次脳機能障害の程度が一番大切であることが明らかになりました。
患者様の状況は復職20例、主婦として自立4例、定年退職後で自立1例、作業所通所が1例でした。
麻痺の程度、ハンドル回旋装置、左ペダル
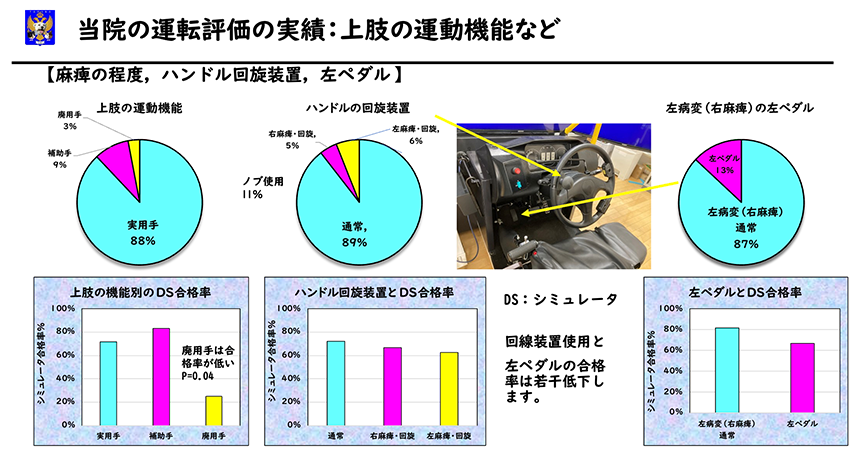
手(上肢)の麻痺が強いと片手運転になります。今回の133例では、実用手88%、補助手9%、廃用手3%でした。実用手と補助手の方の合格率はなんと逆転していました。さすがに廃用手の方の合格率は25%に低下しました。麻痺が重度の場合は、ハンドルに旋回ノブを付ける必要があります。右麻痺、左麻痺合わせて14例の方が旋回ノブを使用しました。合格率は64%で軽度低下しました。
右足(下枝)の麻痺が重いと左足でブレーキ・アクセルの操作が必要です。左片麻痺69例中9例で左ブレーキ・アクセルとなりました。合格率は67%であり低下はわずかでした。
慣れない左手、左足の操作に加えて周囲の交通状況を判断するという複数課題を見事に熟していました。素晴らしい成績だと思います。
運転評価外来
実際の評価方法をご紹介します。
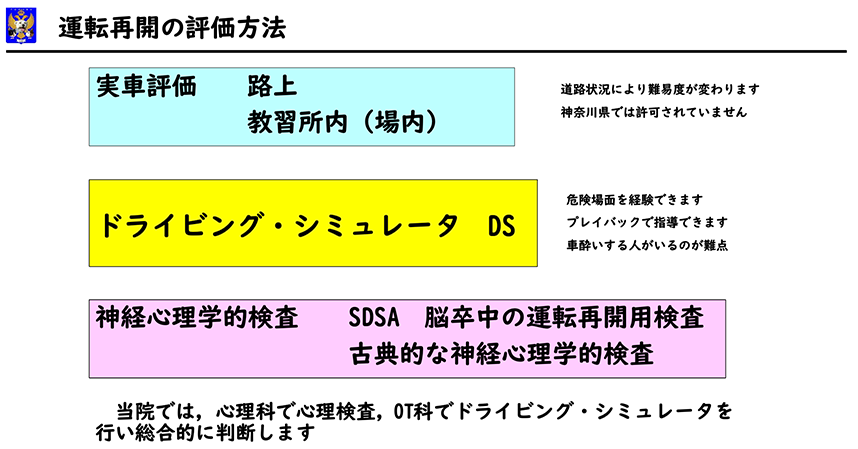
運転評価は、実際に車を運転する実車評価が最も確実と言われています。しかし路上での評価は交通状況によって異なります。都内と田舎では難易度が異なります。車のことは自動車教習所で判断して貰うのが確実と思いますが、残念な事に神奈川県では許可されていません。
次がドライブ・シミュレータDSです。進化しています。実車とは感覚が異なるのは当然ですが、かなり現実感が増しています。最大の利点は、歩行者の飛び出しやバイクの巻き込みなどを経験できることです。事故場面は記録されますので後から見返して反省することができます。優れものです。当院の三菱プレシジョン社製のシミュレータは最上位機種で、二俣川運転免許センターも採用しています。二俣川への導入に際しては、警察の方も当院で研修を行いました。ホンダのシミュレータもありますが簡易的です。車酔いする人が少なくないのが唯一の欠点です。
シミュレータのある病院は極めて少数です。大多数の病院では神経心理学的検査だけで判定しているのが現実です。一般的な心理検査とイギリスで開発された運転再開評価専用のテスト(SDSA)があります。当院では、一般的な心理検査、SDSA、シミュレータを行い総合的に運転再開の可否について判断しています。

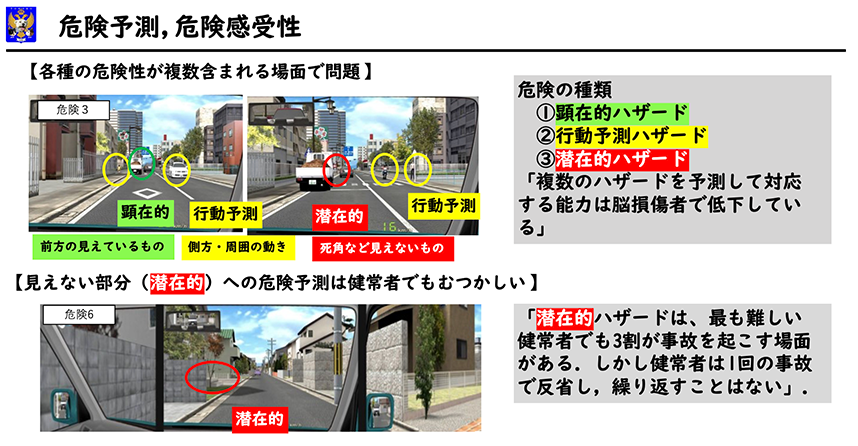
シミュレータ最大の難関は10個の危険場面
シミュレータでは側方への注意、踏み替え時間など二俣川で行う簡単な臨時適性検査も行います。複数の注意場面でのアクセル、ブレーキ、ハンドルの誤差を計測します。
最大の難関は10個の危険場面です。全てクリアしないと合格は出せません。危険には3種類があります。①顕在的ハザード:誰が見てもすぐに分かる危険です。②行動予測ハザード:現在の動きでは問題ないが、次に行動を変えた時に危険になる(歩道を歩いている歩行者が急に飛び出すなど)。③潜在的ハザード:死角に入っていて全く見えないが突如危険として現れるもの(ブロック塀の向こうから飛び出す子供など)。最後の潜在的ハザードは経験、学習効果が決め手となります。私も自動車教習所で習った「大丈夫だろう」ではなく「飛び出すかもしれない」が大切です。飛び出しや巻き込みの多くは車の左側で起きます。これは車が左側通行のためです。従って右病変で左側無視のある方は事故を起こしやすくなります。
健常者でも3割が事故を起こす危険場面があります。しかし健常者は同じ事故を繰り返しません。2回目に同じ場所で同じ事故を起こす方は大変危険ですあり運転は許可できません。1回目の事故をよく反省して2回目に臨んで下さい。
運転評価外来のスケジュール
現在の主治医の診療情報提供書(紹介状)が必要です。主治医に相談して下さい。予約制です。詳細は総合相談室に電話で問い合わせて下さい。
初回は脳神経外科外来での診察です。全ての条件に適合していれば評価を行います。神経心理学的検査およびシミュレータを行います。初日は神経心理学的検査、その後2日程度でシミュレータを中心に評価します。シミュレータ危険場面を1回で合格できる方は年に数名程度でほぼプロのドライバーの方です。一般的には2回以上行わないと危険場面をクリアできません。評価が終わりましたら脳神経外科の外来で結果をご説明します。結果に応じて運転免許センターに提出する診断書を作成します。標準的な方で5回の来院が必要です。外来リハビリは大変混雑しており連日で予約を取ることは全くできません。通常1ヶ月ほどかかります。免許の更新日が迫っている方はご注意下さい。ご不便をお掛けしますが、ご理解とご協力をお願い申し上げます。
当院での評価は3回までです。間隔は3ヶ月以上空けます。

運転できないと言われたら免許はなくなるのですか?
運転が可能であると医師が診断した場合
運転再開の評価に合格した場合は、二俣川運転免許センターもしくは所轄の警察署で診断書を貰ってきて下さい。医師が運転可能の診断書を作成します。それを持って二俣川に行きましょう。すでに二俣川の臨時適性検査に合格している方は、診断書は郵送で済むこともあります。
最初に二俣川に相談して臨時適性検査を受けて免許証を更新してから当院に診断書の希望で受診される方もいます。「二俣川がOKしたのだから、運転可能で診断書を書くのが当然だ」と言われるとこちらも困ってしまいます。臨時適性検査は最低限の検査です。事故を起こさないレベルの注意能力があるかどうかは、当院で運転評価をしないと判定できません。当院の所定の運転評価に合格されないと「運転可能である」という診断書は作成できません。この点は十分にご理解をお願い申し上げます。
運転できないと医師が診断した場合
運転は再開できません。自己判断で運転をして事故を起こしますと大変な事になります。運転を禁止された場合は、二俣川に行く必要も、診断書提出の必要もありません。運転再開時期は主治医によく相談して下さい

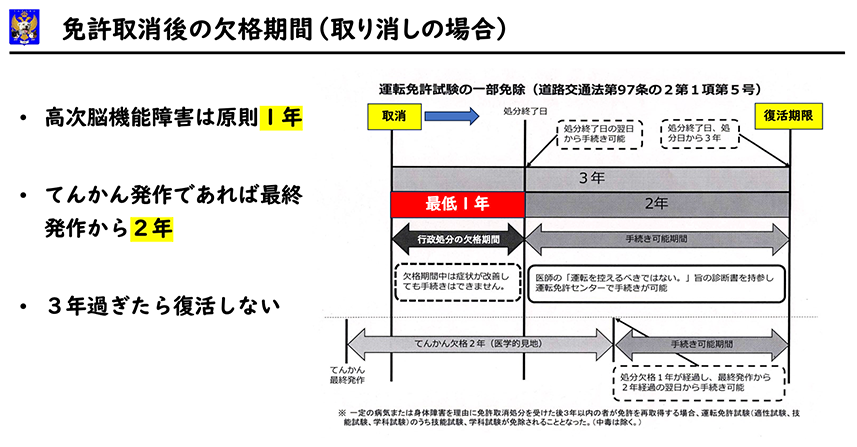
運転禁止期間中に免許の更新日がきた場合
「運転不可である診断書」を提出し免許停止もしくは取消しになります。停止期間は3、6、12ヶ月など症状の程度より異なります。運転再開のためには新たに「運転可能の診断書」を提出する必要があります。
痙攣発作を起こした場合は、最終発作から2年間は運転再開できません。この場合は免許取消しになります。ただし、いずれの場合も3年以内に症状が回復すれば臨時適性検査と診断書提出で再取得できます。3年を経過すると、回復しません。自動車教習所からやり直しになります。この場合も教習所から診断書の提出を求められますので免許再取得は事実上むつかしいと思われます。
いろいろと細かいこと、難しいことを記載しました。残念ながら運転再開のハードルは上がっています。「まあ、いいか」は通用しなくなっています。ご自身のみならず、御家族、周囲の方を傷付けない事が第一です。安全を確保した上で運転を再開できるよう頑張りましょう。応援しています。
不明なことは、二俣川の運転免許センターに聞きましょう。#8080です。親切に対応してくれます。
3. 失語症の方の復職を目的とした言語療法
失語症がある方の復職には適切なリハビリと支援が必要です。当院にはそのノウハウがあります。復職を目標とした実践的な言語療法、職場への情報提供と復職プランの作成を提供することができます。入院中から退院後、復職まで責任を持って支援します。
最近でも6割の方が復職しました。これは失語症がない方と同じです。失語症が重いほど復職は難しくなりますが、重度失語症の方も3割が復職できていました。
本気で復職を目指すのであれば当院でリハビリを行いましょう。応援します。
言語療法も復職に向けた高度な内容になっています
言語科には常勤の言語聴覚士が10名在籍しています。小児から若年者、高齢の方までの幅広い年齢層に対して、脳血管障害などの後遺症として現れる、失語症、高次脳機能障害、構音障害、嚥下障害などの評価および訓練を実施しております。失語症状だけではなく注意障害や記憶障害などの高次脳機能障害のため障害像が複雑化しているような方々にも対応しています。
当院には、復職や新規就労を目指している現役世代の失語症の方も多く入院されており、一般的な失語症に対する検査では測れないような、復職において要求される高度な能力を高めるための訓練を実施しています。例えば、ニュースや新聞記事などをもとにした難易度の高い教材を使用した聞き取りや読みとり、ビジネス文書の作成、IT機器(PC、i‐Pad、スマートフォンなど)を使用した訓練などがあり、患者さんの症状やニーズに合わせて対応しています。また、退院後も引き続き外来にて訓練を継続し、復職や新規就労まで支援を続けています。職能科と連携し、就労先あるいは地域の就労支援機関との面談や情報提供を行っています。
言語科

職能科が会社と交渉し復職プランを作成します
職能科には、職業指導員(社会福祉士)3名、作業療法士3名の計6名が勤務しています。入院早期から復職・就労・社会参加に向けた支援を行っているのが特徴です。
失語症の方の復職は、重症度によりますが、1年~2年程の準備が必要となります。この期間、リハビリにどう取り組むかが大切です。当院では入院時に復職に関する様々な情報を収集して復帰に向けた支援の流れ、計画を提案してイメージを持っていただくようにしています。職場復帰には時間がかかります。少しでも不安を解消して、見通しをもってリハビリに取り組んでいただくことが重要です。
仕事を行っていくうえでコミュニケーションは重要なファクターなります。そのために言語療法による訓練で社会・職業生活に必要な言語能力を高めることはもちろんですが、外来通院でのグループ訓練や失語症交流会などの訓練を通して、作業スキルを高めたり、コミュニケーション機会を作ったりなど職場復帰に結びつくような支援も有効です。ひと口に失語症といってもお一人お一人状態は異なります。聞く、話す、書く、読む 苦手になっていること、維持されている能力など評価し、有効な代償手段、対処法を獲得するための支援を行っています。
また、復職に際しては、職場の方に障害の状態を理解していいただくことも重要となります。当院では医師やセラピストから情報提供を行い、課題などを整理しています。そうすることで発症前の状態との変化を理解し、職務内容や働き方を見直していただく機会に繋がります。しかしながら情報提供の機会だけで理解が深まるかというとそうとも限りません。より理解を深め、対処方法などを確認していただくために正式な職場復帰前に慣らし出勤・リハ出勤を設定しています。通勤、職務遂行状況、コミュニケーションの状況等を実際にみて、確認していただくことがよりスムースな職場復帰、ひいては安定した職業生活の継続に繋がります。
職能科は、病院における就労支援として、入院早期から支援を開始し、退院後の在宅でのリハ、復職支援、フォローまで切れ目のない支援をコーディネイトしています。
職能科

失語症の方の復職の実績
はじめに
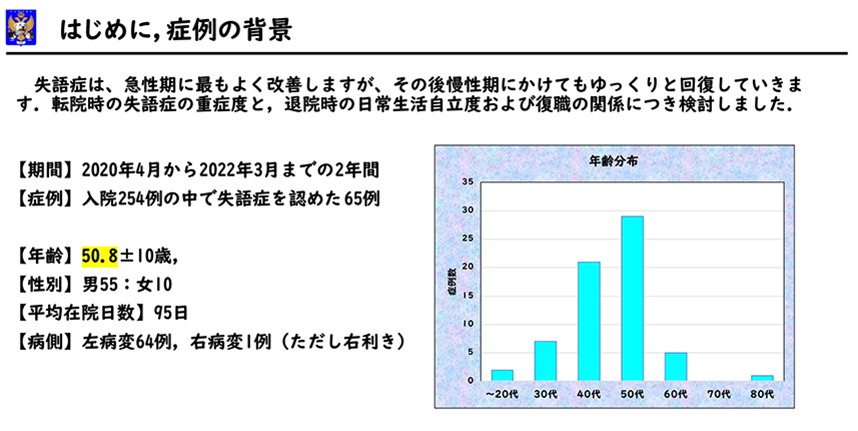
失語症は急性期に最もよく改善しますが、慢性期にかけてもゆっくり回復し、運動麻痺よりも長い時間がかかることがあります。転院時の失語症の重症度と、その後の日常生活動作の自立や復職の関係につき当科での実績をご紹介します。
症例と方法
2020年4月〜2022年3月までの2年間に当科で入院リハビリを行った254例の中で失語症がみられた65例を対象としました。男性85%、女性15%、平均年齢は50。8歳、平均在院日数95日でした。
失語症を起こす病気
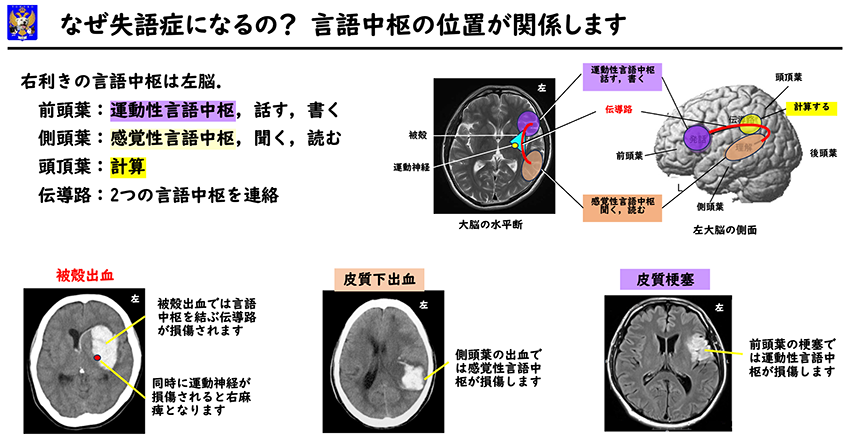
失語症は言語中枢およびその伝導路の損傷により起こります。右利きの方の言語中枢は左脳にあります。前頭葉にあるのが運動性言語中枢です。主に話す、書くなどの言語の表出を司ります。側頭葉にあるのが感覚性言語中枢です。主に聞く、読むなどの言語の理解を司ります。この2つの言語中枢の間の情報交換を行う弓状束という伝導路があります。近くの頭頂葉には計算を司る部分があります。どこの部位を損傷されても失語症になります。損傷部位と広さにより失語症の症状が異なります。十人十色で、同じ症状の人はいません。このため言語療法はオーダーメイドでなければいけません。
では、どのような病気で失語症になるのでしょうか。脳卒中、脳外傷、脳腫瘍など多彩ですが、ここでは脳卒中、特に脳出血と脳梗塞についてお話をします。失語症を生じる病気は大きく分けて、①被殼出血、②皮質下出血、③皮質梗塞になります。
先ずは被殼(ひかく)出血です。脳の真ん中に近い被殻に出血します。高血圧性脳出血の方の半分は被殻に出血します。被殻は言語中枢ではありませんが、2つの言語中枢を結ぶ伝導路が通っているので損傷されれば失語症になります。また内側の運動神経が損傷されて右片麻痺を伴うことが殆どです。2番目は皮質下(ひしつか)出血です。大脳の表面に近いところに出血します。前頭葉、側頭葉、頭頂葉など、出血部位により失語症の症状が異なります。前頭葉の出血では運動性失語症となり、側頭葉では感覚性失語症となります。頭頂葉では計算ができなくなります。前頭葉の出血では麻痺を伴うことがありますが、側頭葉や頭頂葉の出血では麻痺を伴うことは少ないです。最後が皮質(ひしつ)梗塞です。脳の深部ではなく、表面に近いところの脳梗塞です。症状は皮質下出血と同じです。
基礎疾患は、脳出血41例63%(被殻22例34%、皮質下15例23%、視床4例6%)、脳梗塞22例34%でした。脳梗塞は全例皮質梗塞でした。脳出血の血腫除去術、脳梗塞の血栓回収術などの手術は概ね4割の方で施行されており、6割が保存的(手術なし)に治療されていました。
失語症の重症度
失語症の重症度は、言語治療士の標準失語症検査による評価により、
1. 軽度 (見知らぬ人に話しかけることができる)
2. 中等度 (親しい人と日常会話ができる)
3. 重度 (身体的欲求でもジェスチャーが必要)
の3段階に分類しました。
標準失語症検査の実際
標準失語症の検査の例です。検査は、「聴く」、「話す」、「読む」、「書く」、「計算する」、の大きく5つの部門に分かれています。縦軸が点数で、0点から100点となります。「聴く」部門では、左から「単語の理解」が最も簡単、「短文の理解」が中程度、「口頭命令に従う」が複雑で難しい文章の問題となります。
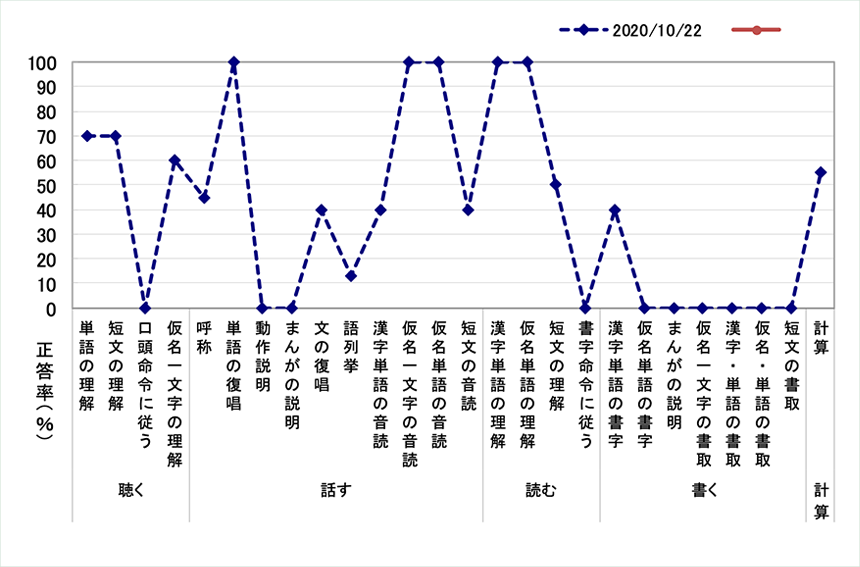
軽度の例です。難しい文章の理解は80%可能ですが、新聞記事を読み上げた後、内容を確認すると大半は抜けてしまいます。
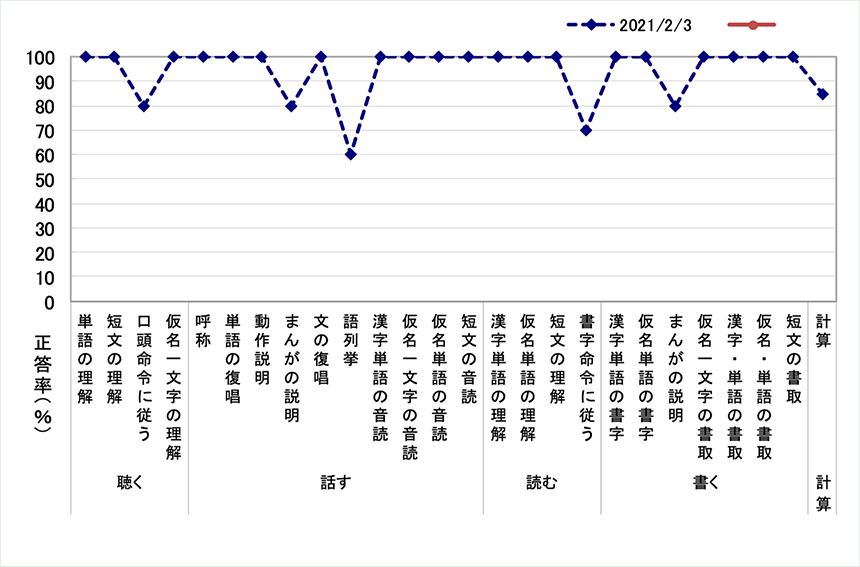
中等度の例です。短い文章の理解は100%、単語の復唱もできますが、語の列挙は50%でした。「あ、えっとえっとー、あのなんだっけ、出てこない、んー」。お腹が空くことでしたっけ?と聞くと、「あ、ご飯が少ないです!」という感じです。
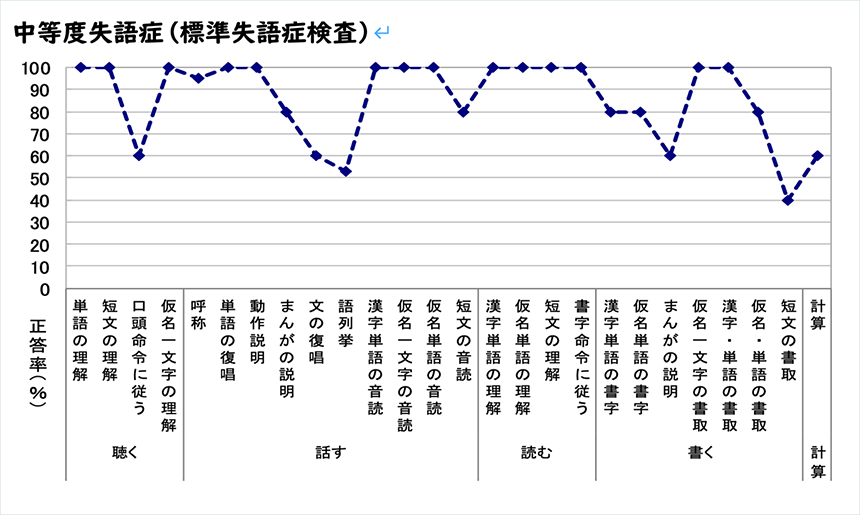
重度の方です。単語や短文の理解は70%ですが、複雑な文章は0点です。えー、はい。実質語はむつかしいですが、挨拶、呼びかけへの応答は可能な方もいます。全失語では言語の理解が全くできない方もいます。
結果
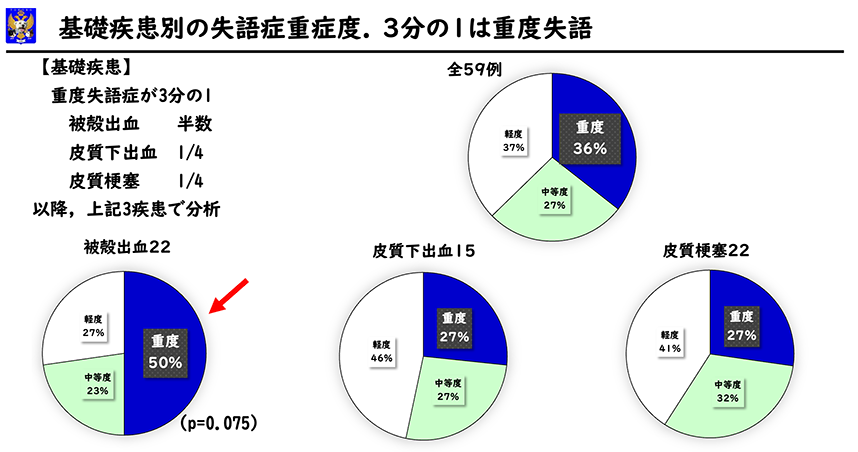
実績は被殼出血、皮質下出血、皮質梗塞の59例で分析しました。
標準失語症検査の成績
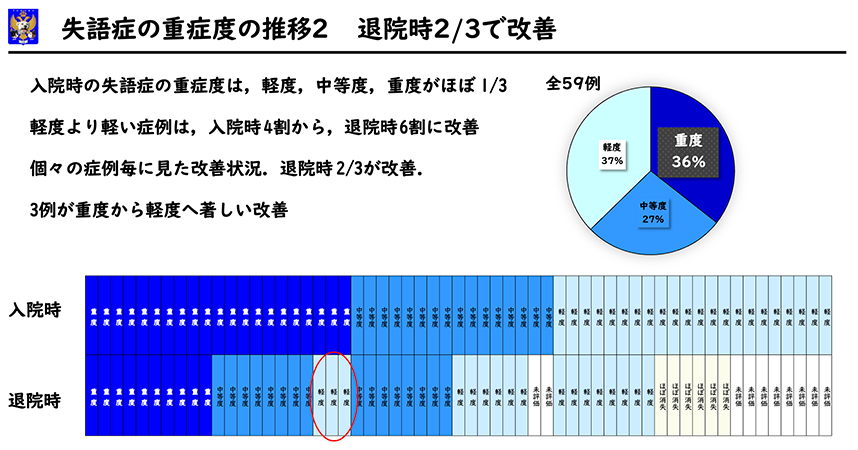
入院時の失語症の重症度です。重度21例、中等度16例、軽度22例で、軽度が4割でした。
退院時の評価では、重度10例、中等度16例、軽度17例、ほぼ消失6例でした。軽度以下のため再評価をしていない方が10例でした。軽度までの軽い方は4割から6割に増加していました。重度失語症21例中、3例が軽度に、8例が中等度に改善していました。2/3の方は退院時に1段階以上の失語症の改善を認め、1/3の方は重症度に変化がありませんでした。
基礎疾患別に見ますと、被殻出血22例では、重度失語症50%、中等度23%、軽度27%でした。皮質下出血15例中、重度失語症27%、中等度27%、軽度46%でした。皮質梗塞では、重度失語症27%、中等度32%、軽度41%でした。被殻出血の重度失語症は、皮質下出血および皮質梗塞の2倍となっていました(p=0。075)。
日常生活の自立度
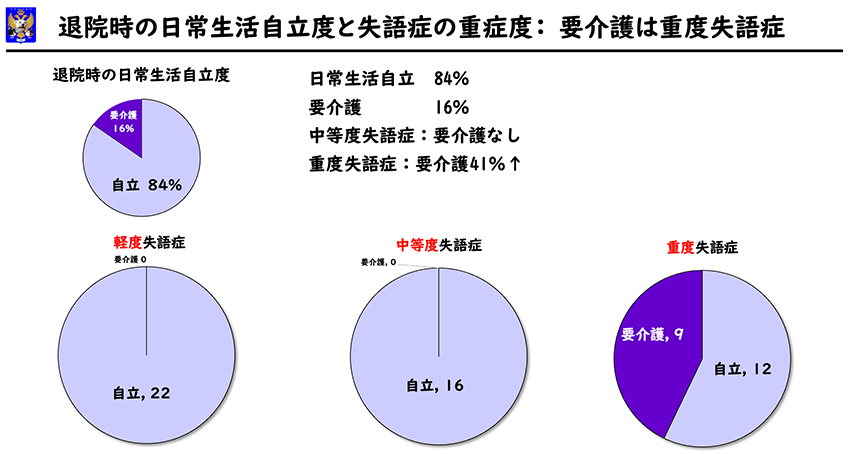
退院時に日常生活が自立している方が84%、介護が必要な方が16%でした。介護が必要な方は全例、入院時失語症が重度でした。更に、失語症が重度であるばかりでなく、全例右片麻痺が重度で高次脳機能障害を合併していました。重度失語症の方の4割は退院時に介護が必要となりました。
社会復帰・復職
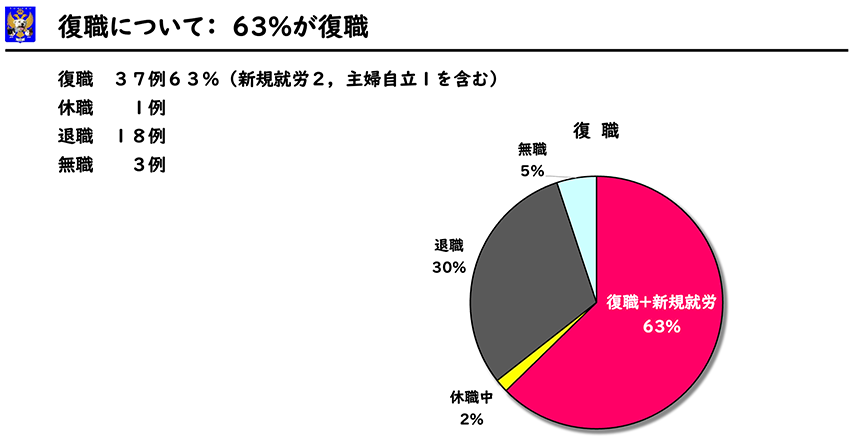
発症から2年で37例63%が復職していました(発症1年では52%)。復職には新規就労3例、主婦自立1例を含みます。休職1例、退職18例、もともと無職3例でした。
失語症重症度と復職
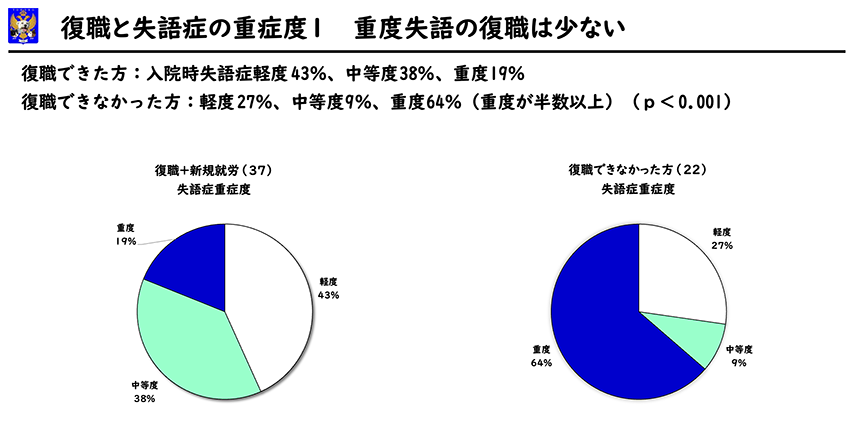
入院時の失語症の程度で見ますと、軽度失語症では、復職16例、休職1例、退職4例でした。中等度失語症では復職14例、退職2例となり軽度失語症よりも成績が良好でした。重度失語症では、復職7例、退職12例となり退職者が最多でした。復職の有無で比較すると復職できた方は重度失語症が33%と低く、復職できなかった方は重度失語症が55%で半数を超えていました。
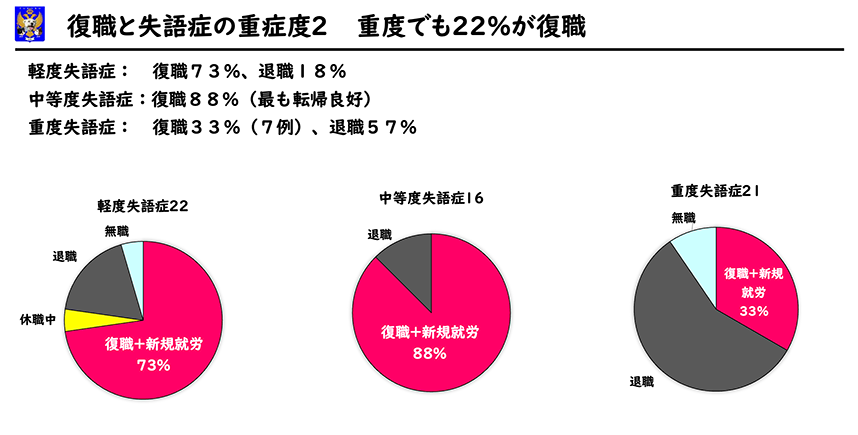
復職できた方は軽度失語症が43%、中等度が38%、重度が19%を占めていました。復職できなかった方は、軽度失語症が27%、中等度が9%、重度が64%(重度が半数以上)を占めていました。(p<0。001)
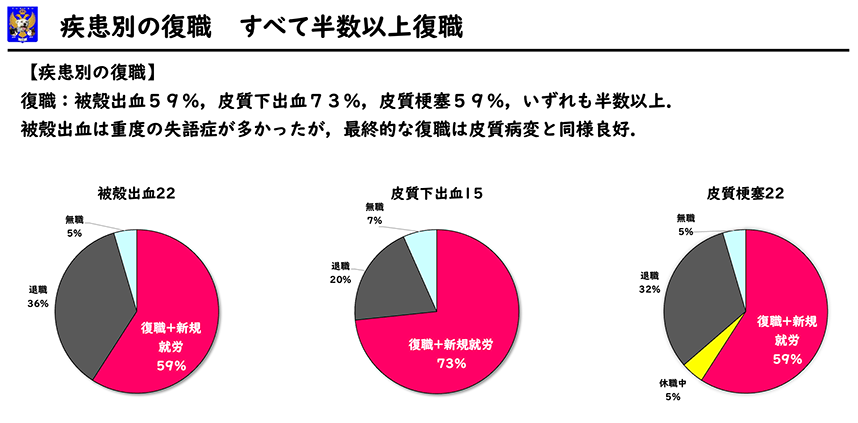
基礎疾患と復職
基礎疾患で比較しますと、復職は被殼出血59%、皮質下出血73%、皮質梗塞59%、いずれも半数以上で基礎疾患による差はありませんでした。被殼出血は重度失語症が2倍と多かったのですが最終的な復職は皮質下出血および皮質梗塞と同様良好でした。
この63%という復職率は、当科の同時期の全入院症例の復職率と同じであり、失語症の有無で復職に差は出ませんでした。これは患者さんの努力の賜物と思われます。
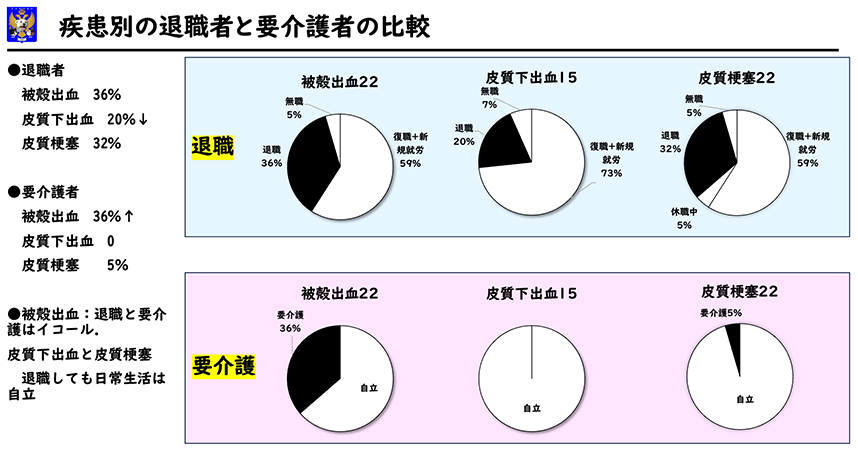
退職者と要介護者の関係
退職者は被殼出血 36%、皮質下出血 20%、皮質梗塞 32%となりました。要介護者は、被殼出血 36%、皮質下出血 0、皮質梗塞 5%となり、被殼出血が殆どでした (p<0。01)。被殼出血では退職と要介護はイコールでしたが、皮質下出血、皮質梗塞では退職しても日常生活は自立できていることが分かりました。
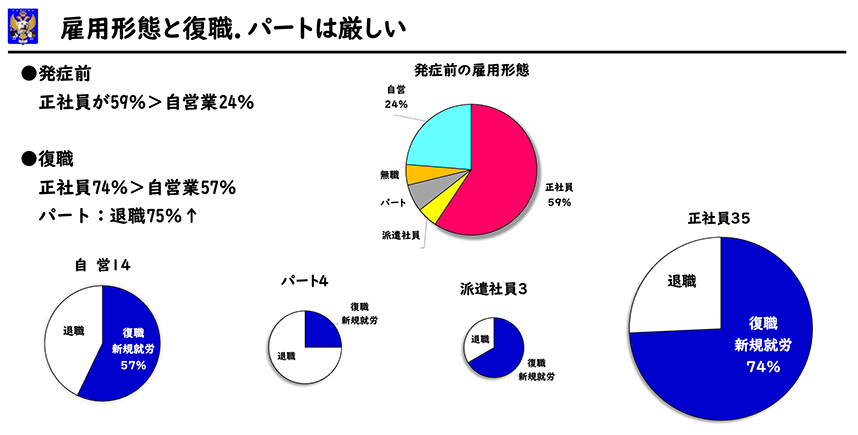
雇用形態と復職
発症前の雇用形態は正社員59%、自営業24%、パート7%、派遣社員5%でした。復職できた方はそれぞれ、正社員74%、自営業57%、派遣社員67%、パート25%でした。パート以外の方の復職率はあまり差がありませんでした。パートでは休職期間がないため、75%はすぐに退職となり厳しい状況でした。
まとめ
失語症があると復職ができないのではと思われるかもしれませんが、63%の方が発症から2年以内に復職できていました。これは同時期の全症例の復職率と同じでした。失語症があっても言語療法などの適切なリハビリと切れ目のない復職の支援により到達できたゴールと考えます。
重度失語症でも33%が復職していました。諦めてはいけません。復職のためには、通常の言語療法のみでは不十分です。社会で実践的に必要な言語能力を身に着けるには当院言語科で行っている高度な言語療法が必要です。
職種によっては業務内容の見直しが必要になります。失語症の症状が軽度であっても電話対応や会議でのプレゼンなどは難しいことが多いため、配置転換や仕事内容の制限が必要です。それまでの職場への貢献度、人間関係、雇用形態も大きく影響します。この社会的要因を解決するのが当院の職能科です。最も重要なことは職場の理解です。ご本人が職場復帰した際に無理なく働ける環境を考えた復職プランを作成し職場と交渉します。会社の上司の方、人事担当の方に来院していただき、主治医、職能科担当者より病気・障害の性質、程度、現在の能力、対処法などの情報提供を行っています。ご本人、ご家族の方も同席して希望を言うことができます。復職のソフトランディングが更に容易となります。
退院後の外来言語療法の継続やコミュニケーションの機会を設けることも大切です。失語症交流会もあり、先輩の意見も聞けます。入院リハビリから退院後の切れ目のないリハビリ、復職訓練と職場への情報提供と調整ができる病院はほかにありません。
当院では、脳神経外科、言語科、職能科が皆さんを支えます。一般の病院では復職への関与はほぼありません。当院以上の支援ができる病院はありません。失語症があっても復職を希望される方は是非当院での治療を選択してください。
4. 外来は通常の脳神経外科と同じです。手術も再開しました。
対象症例
脳出血、脳梗塞、クモ膜下出血などの脳血管障害、脳外傷、脳腫瘍、二分脊椎などの先天奇形など、通常の脳神経外科と同じ診療を行っています。「家族が脳卒中で自分も心配だ」、「健康診断で血圧が高いと言われ、脳梗塞は大丈夫かな」、「1ヶ月前に頭を打ってまだ頭痛が続いている」、でもお気軽にご相談下さい。だだし、病院システムがリハビリテーションを主としておりますので、時間外の新患受け入れには対応できません。また、アルツハイマー病などの認知症は他の専門機関への受診をお勧めします。
令和2年度より当院では手術療法を再開しました。頭蓋形成術、水頭症シャント術などの手術が可能となりました。リハビリ中に手術が必要になっても、当院で受けることができます。難易度の高い手術は、横浜市立大学病院、神奈川県立こども医療センターなどの関連病院と協力しながら進めて参ります。
頭蓋縫合早期癒合症や潜在性二分脊椎症などの小児神経外科の診療にも行っています。「赤ちゃんの頭の形が気になる、頭が大きい」、などご相談ください。頭蓋縫合早期癒合症などの疾患がないかどうか確認したうえで、ご希望があればヘルメット治療を行なっている病院に紹介させていただきます。
運転評価外来も新設しました。是非ご利用下さい。
スタッフ

-
- 部長
- 森信 哲(もりのぶ てつ)
- 専門医資格
- 脳神経外科専門医
脳神経外科指導医
難病指定医
- 専門領域
- 脳神経外科一般
脳卒中
正常圧水頭症など

-
- 医師
- 所 和彦(ところ かずひこ)
- 専門医資格
- 日本脳神経外科学会専門医
脳卒中専門医
医学博士
- 専門領域
- 脳神経外科一般
脳卒中
二分脊椎、水頭症など

-
- 医師
- 林 朋子(はやし ともこ)
- 専門医資格
- 脳神経外科専門医
日本小児神経外科学会認定医
難病指定医
小児慢性特定疾病指定医
日本神経内視鏡学会技術認定医
日本臨床神経生理学会認定医(術中脳脊髄モニタリング分野)
横浜市立大学医学部医学科非常勤講師
- 専門領域
- 脳神経外科一般、脳卒中、小児脳神経外科、特に二分脊椎など

-
- 医師(第2・第4木曜日外来)
- 佐藤 博信(さとう ひろのぶ)
- 済生会横浜若草病院長
神奈川県立こども医療センター脳神経外科元部長
- 専門医資格
- 日本脳神経外科学会専門医
日本神経内視鏡学会技術認定医
日本小児神経外科学会認定医
- 専門領域
- 脳神経外科一般、小児の脳神経外科、神経内視鏡。特に、頭蓋縫合早期ゆ合症、小児脳腫瘍、水頭症、頭蓋内くも膜のう胞、脊髄脂肪腫、髄膜瘤などの経験が豊富です。
